Консультации ведут сотрудники кафедры эндокринологии и диабетологии Факультета Дополнительного Профессионального образования Федерального Государственного Автономного Образовательного Учреждения Высшего Образования «Российский Национальный Исследовательский Медицинский Университет имени Н. И. Пирогова» Министерства Здравоохранения Российской Федерации.
Дневник самоконтроля беременной с гестационным сахарным диабетом (Word, docx).
Гестационный сахарный диабет — заболевание, характеризующееся гипергликемией (повышением уровня глюкозы крови), которое впервые было выявлено во время беременности. Чаще всего у женщины гликемия нормализуется после родов, но сохраняется высокий риск развития сахарного диабета в последующие беременности и в будущем.
Гестационный сахарный диабет при беременности – достаточно распространенное заболевание в России и мире в целом. Частота встречаемости гипергликемии во время беременности по данным международных исследований составляет до 18%.
Нарушение углеводного обмена может развиваться у любой беременной с учетом тех гормональных и метаболических изменений, которые последовательно происходят на разных этапах беременности. Но наиболее высокий риск развития гестационного сахарного диабета у беременных с:
- Избыточной массой тела/ожирением и возрастом старше 25 лет;
- Наличием СД у ближайших родственников;
- Нарушением углеводного обмена, выявленным до настоящей беременности (нарушенная толерантность к глюкозе, нарушенная гликемия натощак, гестационный СД в предшествующие беременности;
- Рождение ребенка весом более 4000 г).
У здоровой беременной для преодоления физиологической инсулинорезистентности и поддержания нормального для беременности уровня глюкозы в крови происходит компенсаторное повышение секреции инсулина поджелудочной железой примерно в три раза (масса бета-клеток при этом увеличивается на 10-15%). Однако, у беременных, особенно при наличии наследственной предрасположенности к сахарному диабету, ожирении (ИМТ более 30 кг/м2) и т. д. существующая секреция инсулина не всегда позволяет преодолеть развивающуюся во второй половине беременности физиологическую инсулинорезистентность. Это и приводит к повышению уровня глюкозы в крови и развитию гестационного сахарного диабета. С током крови глюкоза незамедлительно и беспрепятственно переносится через плаценту к плоду, способствуя у него выработке собственного инсулина. Инсулин плода, обладая «ростоподобным» эффектом, приводит к стимуляции роста его внутренних органов на фоне замедления их функционального развития, а избыток глюкозы, поступающей от матери посредством его инсулина откладывается с 28 недели беременности в подкожное депо в виде жира.
В результате хроническая гипергликемия матери наносит вред развитию плода и приводит к формированию, так называемой, «диабетической фетопатии». Это болезни плода, возникающие с 12-й недели внутриутробной жизни до родов:
- Большой вес плода; нарушение пропорций тела – большой живот, широкий плечевой пояс и маленькие конечности;
- Опережение внутриутробного развития – при УЗИ увеличение основных размеров плода в сравнении со сроками гестации;
- Отечность тканей и подкожно-жировой клетчатки плода;
- Хроническая гипоксия плода (нарушение кровотока в плаценте в результате длительной некомпенсированной гипергликемии у беременной);
- Задержка формирования легочной ткани;
- Травмы в родах;
- Высокий риск перинатальной смертности.
При рождении детей с диабетической фетопатией чаще встречаются:
- Макросомия (вес новорожденного ≥4000 г, ил ≥90 перцентиля при недоношенной беременности);
- Нарушение адаптации к внеутробной жизни, которая проявляется незрелостью новорожденного даже при доношенной беременности и крупных его размерах;
- Дыхательные расстройства;
- Асфиксия;
- Гипогликемия новорожденного;
- Органомегалия (увеличение селезенки, печени, сердца, поджелудочной железы);
- Кардиомиопатия (первичное поражение сердечной мышцы);
- Желтуха;
- Нарушения в системе свертывания крови, увеличивается содержание эритроцитов (красных кровяных телец) в крови;
- Нарушения обмена веществ (низкие значения глюкозы, кальция, калия, магния крови).
У детей, рожденных от матерей с недиагностированным, некомпенсированным гестационным сахарным диабетом, чаще встречаются:
- Неврологические заболевания (церебральный паралич, эпилепсия) при родовой травме;
- В период полового созревания и последующем повышен риск развития ожирения, метаболических нарушений (в частности, углеводного обмена), сердечно-сосудистых заболеваний.
Со стороны беременной при гестационном сахарном диабете чаще встречаются:
- Многоводие;
- Инфекции мочевой системы;
- Токсикоз второй половины беременности (патологическое состояние, развивающиеся во второй половине беременности, и проявляется появлением отеков, повышением артериального давления);
- Преэклампсия, эклампсия;
- Преждевременные роды;
- Аномалии родовой деятельности;
- Травмы в родах;
- Родоразрешение путем кесарева сечения.
Гестационный сахарный диабет не имеет никаких клинических проявлений, связанных с гипергликемией (сухость во рту, жажда, увеличение объема выделенной за сутки мочи, зуд и т. д.), и поэтому требуется активное выявление этого заболевания у всех беременных.
Содержание
- Анализ и исследования на диабет у беременных
- Диета при диабете беременных
- Препараты инсулина, разрешенные к применению во время беременности
- Гестационный сахарный диабет у беременных
- Грудное вскармливание при диабете
- Риски и последствия
- Планирование беременности, ведение, плановые госпитализации
- Особенности течения
- Дополнительные анализы
- Развитие плода
- Потребность в инсулине, как меняется курс терапии
- Рекомендованная диета
- Роды при СД
Анализ и исследования на диабет у беременных
Всем беременным в обязательном порядке необходимо исследовать глюкозу в плазме венозной крови натощак, в условиях лаборатории – на фоне обычной диеты и физической активности – при первом обращении в женскую консультацию или перинатальный центр, не позднее 24 недели беременности.
Если результаты исследования соответствуют нормальным показателям во время беременности, то в обязательном порядке на 24-28 неделях беременности проводится пероральный глюкозотолерантный тест – ПГТТ («нагрузочный тест» с 75 г глюкозы) с целью активного выявления возможных нарушений со стороны углеводного обмена.
ПГТТ с 75 г глюкозы является безопасным и единственным диагностическим тестом для выявления нарушений углеводного обмена во время беременности.
Правила проведения ПГТТ
- ПГТТ выполняется на фоне обычного питания (не менее 150 г углеводов в день) и физической активности, как минимум, в течение 3 дней, предшествующих исследованию;
- Тест проводится утром натощак после 8-14 – часового ночного голодания;
- Последний прием пищи должен обязательно содержать не менее 30-50 г углеводов;
- Пить простую воду не запрещается;
- В процессе проведения теста пациентка должна сидеть;
- Лекарственные средства, влияющие на уровень глюкозы крови (поливитамины и препараты железа, содержащие углеводы, глюкокортикоиды, β-адреноблокаторы), по возможности, следует принимать после окончания теста;
- Определение глюкозы венозной плазмы выполняется только в лаборатории на биохимических анализаторах, либо на анализаторах глюкозы. Использование портативных средств самоконтроля (глюкометров) для проведения теста запрещено.
Этапы выполнения ПГТТ
После забора первой пробы плазмы венозной крови натощак пациентка в течение 5 минут выпивает раствор глюкозы, состоящий из 75 г сухой глюкозы, растворенной в 250-300 мл питьевой негазированной воды, или 82,5 мг глюкозы моногидрата. Начало приема раствора глюкозы считается началом теста.
Следующие пробы крови для определения уровня глюкозы венозной плазмы берутся через 1 и 2 часа после нагрузки глюкозой.
Нормы глюкоза венозной плазмы для беременных:
- Натощак <5,1 ммоль/л;
- Через 1 час после нагрузки глюкозой <10,0 ммоль/л;
- Через 2 часа после нагрузки глюкозой <8,5 ммоль/л.
Диагноз гестационного сахарного диабета устанавливается при выявлении гликемии выше или равной вышеуказанным показателям. Для установки диагноза достаточно получения аномального результат в одной из трех точек.
После установления диагноза гестационного сахарного диабета всем женщинам необходимо постоянное наблюдение акушера-гинеколога, терапевта совместно с эндокринологом.
Ведение беременности при выявленном гестационном сахарном диабете:
У женщин с гестационным сахарным диабетом с учетом особенностей течения патологического состояния должно быть скорректировано питание.
Диета при диабете беременных
Из питания полностью исключаются легко усваиваемые углеводы (быстро всасываются из кишечника и в течение 10-30 минут после приема повышают уровень глюкозы крови):
Из питания полностью исключаются продукты питания с высоким гликемическим индексом.
Гликемический индекс (ГИ) — это показатель воздействия пищи на уровень сахара в крови. Каждому продукту присвоен показатель от 0 до 100 в зависимости от того, как быстро он повышает уровень глюкозы крови. Глюкоза имеет ГИ равный 100, что означает, что она поступает в кровь немедленно, это контрольная точка, с которой сравнивают другие продукты.
Ещё один показатель, который помогает прогнозировать, как высоко поднимется уровень сахара в крови после еды и как долго он задержится на этой отметке — это гликемическая нагрузка (ГН). Рассчитывается по формуле:
ГН = / 100
Гликемическая нагрузка показывает, что употребление пищи с низким гликемическим индексом, но большим количеством углеводов не будет эффективным для поддержания нормального сахара крови после приема пищи.
Например, сравним гликемическую нагрузку разных продуктов питания:
Арбуз:
ГИ – 75, углеводы – 6,8 г на 100 г продукта, ГН = (75х6,8) / 100 = 6,6 г.
Пончики:
ГИ – 76, углеводы – 38,8 г на 100 г продукта, ГН = (76х38,8) / 100 = 29,5 г
Гречка рассыпчатая:
ГИ – 50, углеводы – 30,6 г на 100 г продукта, ГН = (50х30,6) / 100 = 15,3 г.
Перловка:
ГИ – 22, углеводы – 23 г на 100 продукта, ГН = (22Х23) / 100 = 5,1 г.
Очевидно, что гликемическая нагрузка продуктов возрастает при повышении количества потребляемых углеводов и гликемического индекса. Соответственно, возможно контролировать гликемическую нагрузку, употребляя продукты с низким ГИ малыми порциями несколько раз в день.
Шкала гликемической нагрузки:
Во время одного приема пищи
- Низкая до 10 г;
- Средним от 11 до 19 г;
- Высоким – более 20.
Во время дня
- Низкая до 80 г;
- Средним от 100 до 120 г;
- Высоким – более 120.
Необходимо отдавать предпочтение продуктам питания со средней и низкой гликемической нагрузкой, потреблением пищи малыми порциями, несколько раз в день, исключив поступление легко усваиваемых углеводов.
Необходимо исключить продукты питания, имеющие высокий ГИ:
- Сладкие фрукты и ягоды: виноград, бананы, хурма, инжир, черешня, дыня, финики;
- Овощи: Картофель, пастернак, тыква, вареная свекла, вареная морковь, консервированные сладкие кукуруза и горошек;
- Каши – просо, пшеничная крупа, манная крупа, пшено, шлифованные сорта риса, а также все каши быстрого приготовления;
- Домашняя лапша, рисовая лапша;
- Молоко;
- Сорта белого или черного хлеба из муки высшего качества.
Так же, не стоит употреблять продукты питания, содержащие большое количество скрытого жира, что бы излишне не прибавлять в весе:
- Мясные деликатесы;
- Сосиски;
- Сардельки;
- Колбасы;
- Карбонаты;
- Ветчину;
- Сало;
- Буженину;
- Субпродукты.
Предпочтение отдается продуктам со средним и низким ГИ:
Как снизить гликемический индекс и гликемическую нагрузку:
- Сочетать крахмалистые продукты со средним ГИ с овощами, которые имеют низкий̆ ГИ;
- Паста из муки твердых сортов пшеницы без овощей̆ хуже, чем те же паста с овощами;
- Не варить пасту из твердых сортов пшеницы до клейко-образного состояния;
- Употреблять каши из цельного зерна (предпочтение отдавать: перловка, гречка, овсянка, пшеница, полба, булгур) и хлеб из цельной̆ муки с отрубями;
- Каши, (гречку, геркулес) лучше просто заваривать кипятком и держать в тепле несколько часов. Тогда крахмал под воздействием воды и высокой температуры не перейдёт в легко- и быстро усваиваемое организмом состояние;
- Чем больше размельчен продукт, тем выше его гликемический индекс. Не из чего не готовить пюре;
- Употреблять цельные фрукты (в отличие от соков они содержат клетчатку, что снижает ГИ);
- Отдавать предпочтение сырым овощам. Овощи, подвергающиеся тепловой̆ обработке, не следует разваривать. Клетчатка при такой̆ обработке не разрушается;
- Стараться по возможности потреблять овощи и фрукты вместе с кожурой̆, которая состоит из цельной̆ клетчатки;
- Сочетать белковые продукты с овощами, есть крахмалы одновременно с белками;
- Заправлять салаты небольшим количеством оливкового масла (1 столовая ложка) с лимонным соком;
- Жир также снижает гликемический индекс;
- Если уж очень захотелось сладкого, есть его вместе с белками и продуктами, богатыми клетчаткой̆, жиром;
- Продукты, содержащие углеводы с высоким количеством пищевых волокон, должны составлять не более 45% от суточной калорийности пищи, их следует равномерно распределить в течение дня (3 основных приема пищи и 2-3 перекуса) с минимальным содержанием углеводов на завтрак, т.к. контринсулярное действие повышенного уровня гормонов матери и фето-плацентарного комплекса в утренние часы усиливает инсулинорезистентность тканей;
- Завтрак должен быть «белковым» (творог, яйцо, мясо, рыба, курица с овощами). Это позволяет улучшить показатели сахара крови в первой половине дня после завтрака, перед и после обеда.
Продукты питания и понижение сахара при беременности
| Продукты питания | Низкий ГИ (медленно усваиваемые углеводы, медленно повышают сахар в крови) | Средний ГИ (медленно усваиваемые углеводы, не быстро повышают сахар в крови) | Высокий ГИ (быстро усваиваемые углеводы, быстро повышают сахар в крови) |
| Фрукты и ягоды | Грейпфрут, лимон, лайм, киви, апельсин, рябина черноплодная, брусника, черника, голубика, смородина, земляника, клубника, малина, крыжовник, клюква, вишня | Абрикос, персик, слива, мандарин, груша, гранат, манго, папайя, яблоко | Виноград, банан, хурма, инжир, черешня, арбуз. Дыня. Все соки, и свежевыжатые соки |
| Овощи и бобовые | Любая капуста (белокочанная, брокколи, цветная, брюссельская, листовая, кольраби), салаты, зелень (лук. Укроп, петрушка, кинза, эстрагон, щавель, мята), баклажаны, кабачки, перец, редька, редис, огурцы, помидоры, артишок, спаржа, лук-порей, чеснок, репчатый лук, стручковая фасоль, шпинат, соя | Кукуруза в початках, сырая свекла и морковь, ростки сладкой кукурузы, фасоль, горох, нут, маш | Картофель, тыква, варенные свекла и морковь, консервированные кукуруза и горошек |
| Крупы | Гречка, ячмень, перловая крупа, пшеница | Красный рис, дикий рис, белый нешлифованный рис, перловая крупа, овсянка, киноа, булгур | Просо\пшено, пшеничная крупа, манная крупа, кускус, белый шлифованный рис, рис для суши, хлопья, мюсли. Каши быстрого приготовления |
| Мучные и макаронные изделия | Хлеб из проростков без муки | Макароны из твердых сортов пшеницы, Цельнозерновой хлеб или хлебцы из Цельнозерновой муки | Все изделия из пшеничной и ржаной муки высшего сорта, рисовой муки, рисовая и гречневая лапша, торты, пирожные, печенье, вафли, чипсы |
| Молочные продукты | Сметана, творог, несладкий йогурт (без добавок) | Кефир, ряженка, простокваша, ацидофилин, цельное жирное молоко | молоко, сладкие кисломолочные продукты, сладкие йогурты и творожки, глазированные сырки |
| Орехи/семечки | Все орехи и семечки | ||
| Сладости | Горький шоколад ≥ 75% какао, кэроб, урбеч без сахара | Молочный шоколад, халва, мороженое пломбир, печенье на амарантовой, льняной или гречишной муке без сахара | Сахар (любой), мед, варенье, джемы, пастила, зефир, кондитерские изделия и сдобная выпечка |
Немало важным в лечении гестационного сахарного диабета является регулярная физическая активность:
Физическая нагрузка снижает уровень сахара в крови, помогает не набрать лишний вес.
Рекомендуемая физическая активность: ходьба быстрым шагом, или скандинавская ходьба 10-15 минут после основных приемов пищи, для улучшения контроля уровня сахара крови после еды, и 30 минут перед сном, что будет способствовать нормализации уровня гликемии натощак.
Беременные женщины с гестационным сахарным диабетом должны проводить регулярный самоконтроль – измерение гликемии с помощью средств для самоконтроля (глюкометр) – натощак и через 1 час после каждого основного приема пищи, иногда перед едой и через 2 часа после еды.
Целевые показатели самоконтроля:
- Натощак <5,1 ммоль/л;
- Через 1 час после еды <7,0 ммоль/л;
- Перед едой <5,8 ммоль/л;
- Через 2 часа после еды <6,7 ммоль/л.
Беременным регулярно необходимо контролировать кетоновые тела в моче для выявления недостаточного потребления углеводов с пищей, т. к. незамедлительно может запуститься механизм «быстрого голодания» с преобладанием расщепления жиров. Измерения проводят в утренней порции мочи. Если в моче появляются кетоновые тела (тест-полоска изменила цвет), то необходимо дополнительно перед сном съедать 12-15 г углеводов (стакан кефира, несладкий крекер, яблоко), для сокращения длительного периода голодания в ночное время.
Ведение личного дневника самоконтроля, куда необходимо вносить:
- показателей измерений гликемии;
- особенности питания (количество съеденных продуктов) в каждый прием пищи;
- физическая активность;
- уровень кетонов (ацетона) в утренней порции мочи (по тестовым мочевым полоскам для кетонов);
- вес (еженедельно);
- значения АД;
- шевеления плода.
Если на фоне диетотерапии и регулярная физическая активности не удается достичь целевых значений глюкозы крови в течение 1-2 недели, то беременной женщине назначается инсулинотерапия (таблетированные сахароснижающие препараты противопоказаны при беременности!).
Назначение инсулина при гестационном сахарном диабет возможно и на фоне нормальных показателей самоконтроля гликемии, но по данным УЗИ плода выявляются признаки диабетической фетопатии (размеры плода, опережают сроки беременности, окружность живота превышает окружность головы, имеется отечность мягких тканей плода, многоводие, изменения в плаценте).
Для терапии используются препараты инсулина прошедшие все этапы клинических исследований и разрешенные для применения во время беременности. Инсулин не проникает через плаценту и не оказывает влияния на плод, а вот избыток глюкозы в крови матери немедленно уходит к плоду и способствует развитию тех патологических состояний, о которых упоминалось выше.
Привыкания к инсулину не развивается , после родов инсулин отменяется.
Препараты инсулина, разрешенные к применению во время беременности
Правила хранения инсулина и проведения инъекций
- Запечатанные флаконы и картриджи с инсулином следует хранить в холодильнике при температуре +4–8°С, открытые могут находиться при комнатной температуре не выше +25°С в течение одного месяца;
- Перед применением нового флакона необходимо проверить информацию о сроке годности;
- Нельзя пользоваться инсулиновой шприц-ручкой, если на ее корпусе есть трещины, патрон неплотно прикручивается к поршню, корпус ручки влажный от вытекающего инсулина;
- Иглу следует менять после каждой инъекции, так как может произойти кристаллизация инсулина и «засорение» иглы, что приведет к неточному введению дозы препарата;
- Перед инъекцией необходимо обязательно «сбросить» 1 Ед инсулина;
- Если инсулин не «сбрасывается», возможно, он закончился или поршень не касается резинового колпачка внутри картриджа;
- Оптимальное всасывание инсулина обеспечивается при его введении в подкожную жировую клетчатку. Для этого двумя пальцами – большим и указательным, формируется кожная складка;
- Для наилучшего всасывания препарата рекомендуется удерживать складку;
- Продолжать давить на поршень шприц-ручки в течение 10–15 секунд после окончания инъекции, чтобы все нужное количество инсулина успело вытечь из иглы;
- При соблюдении правил личной гигиены и использовании одноразовых игл для подкожных инъекций инсулина, нет необходимости протирать кожу спиртом перед инъекцией. Спирт вызывает разрушение инсулина и оказывает дубящее или раздражающее действие на кожу.
Гипогликемия – состояние, характеризующееся низким уровнем сахара в крови. Гипогликемией считается сахар крови ниже 3,9 ммоль/л во время беременности только на фоне инсулинотерапии. Встречается при гестационном сахарном диабете очень редко.
Причины развития гипогликемии при гестационном сахарном диабете:
- Введена слишком большая доза инсулина;
- Недостаток углеводов в питании;
- Пропуск приемов пищи;
- Слишком интенсивная физическая нагрузка.
Признаки гипогликемии:
- Головная боль, головокружение;
- Чувство голода;
- Нарушения зрения;
- Беспокойство, чувство тревоги;
- Частое сердцебиение;
- Потливость;
- Дрожь;
- Ухудшение настроения;
- Плохой сон;
- Спутанность сознания.
Что могут отметить окружающие, если у вас возникла гипогликемия:
- Бледность;
- Сонливость;
- Нарушения речи;
- Беспокойство, агрессивность, неадекватное поведение;
- Нарушение концентрации внимания.
Алгоритм действия при признаках гипогликемии
- Прекратить любую физическую нагрузку;
- Определить уровень сахара – действительно ли он низкий;
- Немедленно съесть или выпить что-либо, содержащее быстро усваиваемые углеводы: 100 мл сока, или 4 куска сахара (можно растворить в воде;
- После этого нужно съесть или выпить что-либо, содержащее медленноусвояемые углеводы в количестве (стакан кефира,
- кусок хлеба, яблоко).
Самый надежный метод профилактики гипогликемии – регулярный самоконтроль гликемии.
Гестационный сахарный диабет у беременных
Программа наблюдения беременных с гестационным сахарным диабетом до родов эндокринологом:
- Контроль питания беременной по дневнику самоконтроля;
- Оценка показателей самоконтроля гликемии: Целевой уровень гликемии натощак <5,1 ммоль/л, перед едой <5,8 ммоль/л, через 1 час после еды <7,0 ммоль/л, через 2 часа после еды <6,7 ммоль/л;
- Самоконтроль кетонурии ежедневно в утренней порции мочи;
- Контроль физической активности;
- С 32 недели беременности УЗИ плода (динамика роста плода, размеры и предполагаемая масса в перцентилях) каждые 2 недели;
- КТГ еженедельно;
- Консультация эндокринолога каждые 7-14 дней;
- При необходимости консультация и наблюдение смежных специалистов.
Роды при гестационном сахарном диабете
Роды по акушерским показаниям в родильном доме общего профиля при доношенной беременности.
Тип родоразрешения будет зависеть от того, на каком сроке начнется родовая деятельность, от предполагаемого веса плода, состояния здоровья беременной и плода.
Определяет сроки и метод родоразрешения врач – акушер-гинеколог, основываясь в первую очередь на показателях самочувствия матери и плода перед родами, а также заключениях специалистов (эндокринолога, офтальмолога, терапевта и других).
До родов сохраняется обычная сахароснижающая терапия.
- Инсулин отменяется;
- В перинатальном периоде избегать инфузий растворов, содержащих глюкозу и лактат;
- Целевой уровень гликемии 4,0 – 6,1 ммоль/л;
- Контроль гликемии у новорожденного: сразу после родов в пуповинной крови, цельной капиллярной крови, через 2, 24, 72 часа в цельной капиллярной крови.
У беременных с гестационным сахарным диабетом после родоразрешения и отхождения последа (плаценты) гормоны возвращаются к нормальному уровню, и, следовательно, восстанавливается чувствительность клеток к инсулину, что приводит к нормализации состояния углеводного обмена. Однако, у женщин с гестационным сахарным диабетом, сохраняется высокий риск развития сахарного диабета в будущем.
Поэтому, всем женщинам с гестационным сахарным диабетом через 4-8 недель после родов проводится пероральный глюкозотолерантный тест («нагрузочный тест» с 75 г глюкозы- исследование гликемии венозной плазмы натощак и через 2 часа после нагрузки), с целью реклассификации состояния и активного выявления нарушений со стороны углеводного обмена.
- При выявлении гликемии венозной плазмы натощак ≥5,6 ммоль/л, или через 2 часа после нагрузки ≥7,8 ммоль/л консультация эндокринолога по месту жительства;
- При гликемии натощак венозной плазмы <5,6 ммоль/л, и через 2 часа после нагрузки <7,8 ммоль/л, исследование гликемии венозной плазмы натощак каждые 3 года;
- Всем женщинам, перенесшим гестационный сахарный диабет, рекомендуется изменить образ жизни (диета и физическая активность) с целью поддержания нормальной массы тела, планировать последующие беременности.
Грудное вскармливание при диабете
Гестационный сахарный диабет не является препятствием для грудного вскармливания. Грудное вскармливание является незаменимым способом достижения нормальной массы тела и профилактики развития сахарного диабета в будущем для женщин, перенесших гестационный сахарный диабет. Чем дольше продолжается кормление грудью, тем ниже риск развития сахарного диабета.
Дети, рожденные от матерей с гестационным сахарным диабетом при беременности, должны наблюдаться у соответствующих специалистов (эндокринолог, терапевт, при необходимости диетолог) для предупреждения развития ожирения и/или нарушений углеводного обмена (нарушенная толерантность к глюкозе).
Учитывая высокий риск развития гестационного сахарного диабета в будущем, необходимо обязательное планирование последующих беременностей.
Любая женщина задумывается о продолжении рода. Не всем дается возможность иметь детей. Некоторые болезни омрачают период ожидания малыша или являются противопоказанием для беременности.
Например, при сахарном диабете существуют некоторые особенности течения процесса, возникают сложности с зачатием ребенка. Заболевание делят на два вида: 1 и 2 тип. Все формы характеризуются неправильной переработкой глюкозы организмом. Сахар копится в крови, что приводит к осложнениям.
Следует осторожно подойти к планированию беременности при диабете 1 типа. Такой диагноз дается человеку на всю жизнь, преодолеть трудности в период развития малыша придется каждой будущей матери, готовой пойти на риск и родить здорового ребенка.

Риски и последствия
Беременность при инсулинозависимом сахарном диабете — опасный период. Негативным воздействиям подвергается организм матери и малыша. В первом триместре беременности у плода могут наблюдаться:
- расщелина неба;
- патологии развития органов, их зачатков, изменение расположения;
- позвоночные грыжи.
Во втором, третьем триместре есть риск:
- хронической нехватки кислорода (гипоксии плода);
- прекращения развития плода.
Даже после рождения младенец подвержен заболеваниям, может возникнуть гипогликемия, желтуха и др. Постнатальный период у таких новорожденных очень сложный.
Планирование беременности, ведение, плановые госпитализации
Если все-таки женщина решилась выносить и родить ребенка, самое первое, что нужно сделать —поставить в известность специалистов, ведущих больную: гинеколога, иммунолога, эндокринолога. Также необходимо сдавать анализы на протяжении 3-х месяцев, перед планированием беременности. При стабильных показателях глюкозы можно приступать к зачатию.
Назначаются 3 госпитализации, плановые осмотры, дополнительные анализы. Сначала женщину отправляют в поликлинику в первом триместре. Госпитализация нужна для коррекции показателей крови, выявления возможных отклонений от нормы.
Вторая происходит на 18-20 неделе. В этот раз гинекологи исследуют развитие плода и корректируют метаболические процессы в организме матери.
На третий раз госпитализация нужна на 35 неделе. Беременную готовят к предстоящим родам.
Особенности течения
С момента зачатия и до родов будущая мама должна быть под контролем врачей, при необходимости сразу обратиться за помощью. Диабет — это испытание, которое во время вынашивания усиливает свои неприятные моменты:
- На первом месте среди отрицательных ощущений при беременности, во время диабета 1 типа — это токсикоз, есть риск развития кетоацидоза. Чаще дискомфорт начинается с самых первых недель.
- Из-за нарушения содержания сахара в крови может возникнуть гипогликемия.
- У женщин повышается риск развития заболеваний: нейропатий, нефропатии.
- Возможны кровотечения, срывы беременности в трех триместрах.
- Из-за токсикоза после инъекции инсулина может понадобиться повторить укол. Необходимые элементы выходят из организма с рвотными массами.
- Обязательно нужно следить за дозировкой вводимого препарата.
Дополнительные анализы
Глюкоза — источник энергии и роста для плода. При ее избыточном поступлении в организм будущего новорожденного начинаются проблемы. В каждом триместре беременная должна проходить такие анализы, как:
- обследование у нефролога, УЗИ мочеполовой системы;
- общий и развернутый анализ крови, уровень глюкозы натощак должен быть — до 6,1 ммоль/л. После еды через 2 часа — не более 7,4 ммоль/л. При показателе — выше 7%, зачатие вообще не рекомендуется.
- анализ мочи, 2 -3 раза в месяц;
- биохимия;
- коагулограмма;
- подсчет лейкоцитарной формулы;
- флюорография;
- ЭКГ;
- сдать анализ кала.
Развитие плода
Главный и ответственный период — это начало развития плода. В первом триместре формируется большинство жизненно-важных органов. Ребенок еще не сформирован, поэтому активно питается за счет матери. Повышение в крови показателей глюкозы чревато развитием гипергликемии у будущего младенца. Также не менее подвержены патологиям органы нервной и сердечно-сосудистой систем.
С 12 недели беременности состояние матери и ребенка становиться лучше. У плода появляется своя поджелудочная железа, которая производит инсулин самостоятельно. Важно проводить необходимые анализы, чтобы контролировать уровень глюкозы в крови и предупредить нежелательные осложнения.
Самое страшное, что может случиться — это прерывание беременности, выкидыш, кровотечение. Также опасно развитие отклонений в развитии плода (заячья губа, отсутствие органов). Чтобы сохранить здоровье малыша и матери необходимо с серьезностью подойти к беременности и ее планированию. Сдавать анализы по расписанию врачей, не пренебрегать рекомендациями. При СД сложно выносить здорового малыша, но при желании и усилиях — это возможно. Главное в этом периоде — контроль глюкозы в крови. Осложнений при заболевании можно избежать.
Потребность в инсулине, как меняется курс терапии
Для каждого триместра потребность в препарате своя. В первом, третьем потребность в инсулине падает, во втором — повышается. Для каждой будущей матери индивидуально рассчитывается доза, тип инсулина на весь период беременности при инсулинозависимом диабете.

При соответствующем контроле уровня сахара в крови, коррекции количества вводимого инсулина, у малыша диабета не будет (но от предрасположенности к заболеванию никуда не деться). Так что оставлять без внимания новорожденного не следует.
Гинекологам клиники, где будут проходить роды, нужно заранее подготовиться к возможным осложнениям, неотложным ситуациям. Предусмотрев все варианты развития беременности и родов, можно избежать патологий.
Рекомендованная диета
Даже здоровая женщина обязана соблюдать режим правильного питания. Для беременных, которые страдают от сахарного диабета, еда, поступающая в организм особенно важна. Содержание в ней сахарозы исключается, как и прежде. Также будущая мама должна контролировать поступления углеводов и считать калории. Заболевание ослабляет организм женщины, процесс усвоения глюкозы может нарушиться еще больше.

Исключите из рациона питания:
Роды при СД
Пациенткам положено должное внимание со стороны медперсонала клиники. Гинеколог, который будет принимать роды, вместе с акушером, должны заранее продумать план операции (чаще в таких случаях, прибегают к кесаревому сечению).
Роды естественным путем женщинам с сахарным диабетом не противопоказаны, при условии контроля показателей крови. Новорожденные в 95% случаях рождаются абсолютно здоровыми.

Гестационный сахарный диабет (ГСД) – это заболевание, впервые выявленное во время беременности и, как правило, проходящее после родов, характеризующееся повышением уровня сахара в крови (гипергликемией).
В связи с физиологическими изменениями, в обмене веществ у женщины в этот период, любая беременность сама по себе, является фактором риска развития гестационного сахарного диабета. Особенно, если беременность многоплодная или после ЭКО, а избыточный вес до беременности и большая прибавка во время нее повышают риск развития ГСД. Во второй половине беременности потребность организма в инсулине возрастает из-за того, что некоторые гормоны беременности блокируют его действие. Иногда случается так, что поджелудочная железа не может выработать достаточно инсулина. Тогда лишний сахар не удаляется из крови, а остается в ней в большом количестве. Из крови матери глюкоза через плаценту попадает в кровь плода, поэтому, гипергликемия матери приведет к развитию гипергликемии плода. Поджелудочная железа плода стимулируется, вырабатывая повышенное количество инсулина, с последующим формированием инсулинорезистентности (снижение чувствительности к инсулину), которая влияет на развитие диабетических изменений у ребенка. Так же это может приводить к осложнениям в родах, дыхательным расстройствам, гипогликемии (пониженному уровню глюкозы) после рождения, желтухе новорожденных. Если ГСД не выявлен своевременно, или будущая мама не принимает никаких действий по его лечению, то существенно повышается риск: раннего старения плаценты и как следствие, задержки развития плода, преждевременных родов, а также, многоводия, повышения артериального давления, преэклампсии, формирования крупного плода и необходимости в кесаревом сечении, травматизации женщины и ребенка в родах, гипогликемия и нарушение дыхания у новорожденного. Самым грозным осложнением нелеченного ГСД является перинатальная гибель плода. Поэтому современная организация здравоохранения во всем мире рекомендует обязательное обследование ВСЕХ беременных женщин для наиболее раннего выявления ГСД и его своевременного лечения.
Диагностика гестационного диабета и нормы сахара в крови
Гестационный сахарный диабет (ГСД) – это повышение сахара в крови выше нормы впервые во время беременности.
Норма сахара крови у беременных утром натощак (до еды) не более 5,0 ммоль/л, Через 1 час после еды не более 7,0 ммоль/л.
А после нагрузки глюкозой при проведении теста толерантности к глюкозе в 24-28 недель беременности: через 1 час < 10,0 ммоль/л, через 2 часа < 8,5 ммоль/л.
Нагрузку глюкозой проводить нельзя, если уровень сахара крови утром натощак уже был ≥ 5,1 ммоль/л.
Гестационный диабет развивается не более, чем у 10% женщин.
Триггерами («спусковыми механизмами») для этого, служат следующие факторы:
- высокий ИМТ (индекс массы тела), иначе, ожирение;
- нарушение толерантности к глюкозе (преддиабет) в анамнезе;
- поликистоз яичников – доброкачественное разрастание яичников, с изменением их функциональности;
- избыток околоплодных вод (многоводие);
- возрастная категория будущей мамы 35+;
- неблагополучный исход предыдущих беременностей (самопроизвольное прерывание, замирание, мертворождение);
- осложненное родоразрешение предшествующей беременности, вследствие большого веса плода (> 4-х кг).
Существенную роль играет наличие сахарного диабета у родственников. При наследственной предрасположенности, риск развития ГСД повышается в несколько раз. К категории риска принадлежат женщины, у которых при первичном анализе мочи выявлено наличие глюкозы (глюкозурия).
Важно! Гестационный диабет нельзя предсказать со 100% гарантией. Не факт, что заболевание обязательно возникнет, даже при наличии факторов риска. Однако при планировании беременности, нельзя игнорировать наличие у матери склонности к диабету.
Основные симптомы ГСД
Признаки нарушенного углеводного обмена и дисбаланса гормонов, не имеют яркой принадлежности. Ухудшение самочувствия женщины склонны списывать на изменение общего состояния (характерную для беременных ускоренную утомляемость, капризность, изменение вкусов). На приеме у доктора жалобы на подобное состояние предъявляются редко. Поэтому, ГСД диагностируется чаще всего в рамках обязательного обследования (скрининга).
Симптомами, на которые следует обратить внимание, являются:
- Полидипсия (перманентная жажда). Повышенная концентрация сахара в крови требует большего объема жидкости, поэтому молекулы глюкозы начинают вытягивать дополнительную влагу из тканей. Стараясь предотвратить дегидрацию (обезвоживание), организм постоянно требует пить.
- Полифагия (повышенный аппетит) или анорексия (отсутствия аппетита). При нарушении чувствительности к инсулину, гипоталамус (участок головного мозга) утрачивает функцию регуляции пищевого поведения. Полифагию женщины предпочитают оставлять без внимания, поскольку «кушать за двоих» при беременности считается нормой. Потеря аппетита у беременных женщин, напротив, вызывает тревогу.
- Поллакиурия (интенсивное мочеиспускание). Увеличение объема мочи связано с двойной нагрузкой на почечный аппарат, и заторможенностью процесса всасывания почками свободной жидкости. Плюс, постоянно пополняемый запас воды из-за полидипсии.
- СХУ (синдром хронической усталости). Возникает по причине дефицита глюкозы, которая не доставляется в клетки и ткани, а аккумулируется в крови. У будущей мамы, элементарно, не хватает физических сил.
Диагностировать ГСД согласно симптоматике невозможно. Для определения уровня гликемии назначается несколько вариантов лабораторной микроскопии крови.
Возможные последствия
Еще до официального подтверждения диагноза у любой женщины возникает вопрос: чем опасен гестационный сахарный диабет для развития ребенка и здоровья матери. В первую очередь, опасность представляет не столько само заболевание, сколько пренебрежительное отношение к его лечению. Гипергликемия в первом триместре, когда происходит первичное формирование мозга и нервной системы малыша, может спровоцировать умственную отсталость и врожденные нервно-психологические расстройства.
Кроме того, под влиянием гормональных нарушений беременность может замереть или прерваться самопроизвольно (выкидыш). Без специальной терапии, ГСД во второй половине перинатального периода приводит к неблагоприятным последствиям.
|
Для организма женщины |
Для ребенка |
|
Анормальное увеличение объема амниотических вод (многоводие), преждевременное или осложненное родоразрешение, фетоплацентарная недостаточность, поздний токсикоз (преэклампсия), инфекции мочеполовой системы (заражение малыша во время родоразрешения), нарушение функций почечного аппарата (нефропатия), поражение сосудистой системы органов зрения (ретинопатия), развитие истинного диабета 2 типа после родов |
Дефицит кислорода (гипоксия плода), отставание внутриутробного развития, патологическое изменение размеров отдельных органов будущего ребенка и их функций (диабетическая фетопатия), интоксикация продуктами метаболизма глюкозы, снижение кровоснабжения головного мозга (ишемия), ожирение, внутриутробная смерть |
Чрезмерная концентрация глюкозы, приводит к макросомии (избыточной массе тела новорожденного), что значительно осложняет процесс родоразрешения и повышает риск родовых травм.
Если у Вас выявили ГСД, то это не повод отчаиваться. Не откладывая необходимо принять все меры, чтобы Ваш сахар крови на протяжении всего оставшегося срока беременности был в пределах нормы. Так как повышение сахара крови при ГСД очень незначительно и субъективно не ощущается, то необходимо начать проводить регулярный самоконтроль сахара крови с помощью портативного прибора — глюкометра (при беременности используются только глюкометры, калиброванные по плазме крови – см. инструкцию к прибору).
Нормы сахара крови для беременных: утром до еды 3,3-5,0 ммоль/л, через 1 час после еды – меньше 7,0 ммоль/л.
Необходимо записывать каждое значение сахара в дневник самоконтроля с указанием даты, времени и подробным описанием содержания приема пищи, после которого Вы измерили сахар.
Этот дневник Вы должны каждый раз брать с собой на прием к акушеру-гинекологу и эндокринологу.
Лечение ГСД во время беременности:
- Диета – самое главное в лечении ГСД :
- Из питания полностью исключаются легкоусвояемые углеводы: сахар, варенье, мед, все соки, мороженое, пирожное, торты, хлебо-булочные изделия из белой высокосортной муки; сдобная выпечка (булки, плюшки, пирожки),
- Любые сахарозаменители, например, продукты на фруктозе (продаются в магазинах под маркой «диабетических») – запрещены для беременных и кормящих грудью,
- Если у Вас избыток массы тела, то в питании необходимо ограничить все жиры и полностью исключить: колбасы, сосиски, сардельки, сало, маргарин, майонез,
- Ни в коем случае не голодайте! Питание должно быть равномерно распределено на 4 – 6 приемов пищи в течение дня; перерывы между едой не должны быть более 3-4 часов.
2. Физические нагрузки. Если нет противопоказаний, то очень полезны умеренные физические нагрузки не менее 30 минут ежедневно, например, ходьба, плавание в бассейне.
Избегайте упражнений, которые вызывают повышение артериального давления и вызывают гипертонус матки.
3. Дневник самоконтроля, в который Вы записываете:
- сахар крови утром до еды, через 1 час после каждого приема пищи в течение дня и перед ночным сном – ежедневно,
- кетонурия (кетоны или ацетон мочи) утром натощак (существуют специальные тест-полоски для определения кетоновых тел в моче – например, «Урикет», «Кетофан») – ежедневно,
- артериальное давление (АД должно быть менее 130/80 мм рт. ст.) – ежедневно,
- шевеления плода – ежедневно,
- массу тела — еженедельно.
!!! Внимание: если Вы не ведете дневник, или ведете его не честно, тем самым Вы обманываете себя (а не врача) и рискуете собой и своим малышом!
Что можно кушать беременным женщинам при гестационном сахарном диабете? Вышеупомянутые продукты можно заменить:
- твердыми сырами;
- кисломолочным творогом;
- натуральными йогуртами;
- жирными сливками;
- морепродуктами;
- зелеными овощами (морковь, тыкву, свеклу, в отличие от огурцов, лука и капусты, необходимо потреблять в ограниченных количествах);
- грибами;
- соей и продуктами, изготовленными из нее (в небольших количествах);
- томатным соком;
- чаем.
Существует несколько вариантов диет, которые можно соблюдать при гестационном СД, но низкоуглеводная диета исключается.
Это связано с тем, что при недостаточном поступлении углеводов из продуктов питания, организм начнет сжигать жировой запас для получения энергии. В рацион обязательно нужно включать следующие продукты: цельнозерновой хлеб;
1. Если, несмотря на проводимые мероприятия, сахар крови превышает рекомендованные значения, то необходимо начать лечение инсулином (для этого Вас направят на консультацию к эндокринологу).
2. Не бойтесь назначения инсулина. Вы должны знать, что привыкания к инсулину не развивается, и после родов в подавляющем большинстве случаев инсулин отменяется. Инсулин в адекватных дозах не приносит вреда матери, он назначается для сохранения ее полноценного здоровья, а малыш останется здоровым и не узнает о применении матерью инсулина – последний не проходит через плаценту.
РОДЫ и ГСД:
Срок и способ родов определяется индивидуально для каждой беременной женщины Не позднее 38 недель беременности акушер-гинеколог проводит заключительное обследование мамы и ребенка и обсуждает с пациенткой перспективы родов. Пролонгирование беременности более 40 недель при ГСД опасно, плацента имеет мало резервов и может не выдержать нагрузки в родах, поэтому более ранние роду предпочтительны. Гестационный сахарный диабет сам по себе НЕ ЯВЛЯЕТСЯ показанием для кесарева сечения.
ГСД после родов:
- соблюдение диеты в течение 1,5 месяцев после родов,
- отменяется инсулинотерапия (если таковая была),
- контроль сахара крови в первые трое суток (норма сахара крови после родов: натощак 3,3 — 5,5 ммоль/л, через 2 часа после еды до 7,8 ммоль/л),
- через 6-12 недель после родов – консультация эндокринолога для проведения диагностических тестов с целью уточнения состояния углеводного обмена,
- женщины, перенесшие ГСД, входят в группу высокого риска по развитию ГСД при следующих беременностях и сахарного диабета 2 типа в будущем, поэтому женщине, перенесшей ГСД необходимо:
- соблюдать диету, направленную на снижение массы тела при ее избытке,
- расширять физическую активность,
- планировать последующие беременности,
- у детей от матерей с ГСД в течение всей жизни имеется повышенный риск развития ожирения и сахарного диабета 2 типа, поэтому им рекомендуется рациональное питание и достаточная физическая активность, наблюдение эндокринолога.
В чем суть проблемы?
Во всем мире растет число женщин, у которых диагностирован гестационный сахарный диабет (ГСД). ГСД — это непереносимость глюкозы, приводящая к повышению сахара в крови, впервые возникающая во время беременности, которая обычно разрешается после родов. Стандартная помощь включает в себя изменение образа жизни — советы по диете и упражнения. Лечение для некоторых женщин включает пероральные противодиабетические препараты, такие, как метформин и глибенкламид, которые являются альтернативой и могут использоваться вместе с инсулином для контроля уровня сахара в крови. Целью этого обзора стало исследование пользы от приема пероральных средств для лечения ГСД у беременных женщин. Другой Кокрейновский обзор сравнивает эффект инсулина с пероральными противодиабетическими фармакологическими видами лечения ( Brown 2016).
Почему это важно?
Женщины с диагнозом ГСД подвержены большему риску возникновения таких осложнений, как высокое кровяное давление во время беременности и родов. Они имеют повышенный риск развития диабета в дальнейшей жизни. Младенцы, рожденные у матерей, которым был диагностирован ГСД, могут быть крупнее, чем обычно, и это может привести к травмам матери и ребенка при родах. Вероятнее всего, роды придется индуцировать или делать кесарево сечение. Эти дети находятся в группе риска по развитию диабета в детском или молодом возрасте. Поэтому так важно найти лучшие лекарственные средства для лечения женщин и предотвращения осложнений, которые связаны с ГСД.
Какие доказательства мы обнаружили?
Мы провели поиск исследований по 14 мая 2016 года. Мы включили 11 рандомизированных контролируемых клинических испытаний с участием 1487 матерей и их детей (но только 8 испытаний внесли данные для наших анализов). Доказательства были ограничены качеством и числом исследований, и мы советуем с осторожностью относиться к этим результатам.
Критерии диагностики ГСД и цели лечения варьировали в разных исследованиях, и каждый исход основывался на нескольких исследованиях с небольшим числом женщин. Три исследования сравнивали пероральные препараты с плацебо/стандартной помощью, но следующие результаты были получены из одного исследования (375 женщин). Качество доказательств было очень низким или низким. Мы не обнаружили никаких различий между применением пероральных препаратов и плацебо по их влиянию на риск развития высокого кровяного давления, травм промежности, необходимости кесарева сечения или индукции родов. Число младенцев, родившихся крупными для своего гестационного возраста, с низким уровнем сахара в крови или умерших при рождении, в двух группах не отличалось. Два исследования (434 женщины) сообщили об отсутствии различий в потребности в инсулине между группой перорального приема препаратов и группой плацебо.
Шесть исследований сравнивали метформин с глибенкламидом. Качество доказательств было от очень низкого до среднего (умеренного). Мы не нашли каких-либо различий между метформином и глибенкламидом по риску развития высокого кровяного давления (3 исследования, 508 женщин, доказательства умеренного качества), по необходимости кесарева сечения (4 исследования, 554 женщины, доказательства низкого качества), по травмам промежности (2 исследования, 308 женщин, доказательства низкого качества), или по необходимости индукции родов (1 исследование, 159 женщин, доказательства низкого качества). Мы не нашли никаких различий между метформином и глибенкламидом в отношении числа детей, рожденных с низким уровнем сахара крови (4 исследования, 554 младенца, доказательства низкого качества), родившихся крупными для своего гестационного возраста (2 исследования, 246 младенцев) или умерших при родах (все доказательства — низкого и очень низкого качества). В одном из исследований дети, рожденные от матерей, принимавших метформин, имели меньший риск любого серьезного исхода (низкий уровень сахара в крови, желтуха, крупный размер при рождении, проблемы с дыханием, родовые травмы или смерть при родах) (доказательства низкого качества). Одно небольшое исследование (43 женщины) по сравнению глибенкламида с акарбозой сообщило об отсутствии различий в исходах для матерей и их младенцев.
Ни одно из включенных исследований не предоставило каких-либо данных об исходах, упомянутых ранее в этом обзоре, в том числе и о долгосрочных исходах для матери и ребенка в детском и зрелом возрасте.
Что это значит?
Нет доступных доказательств достаточно высокого качества, чтобы дать ответ на вопрос, дают ли пероральные препараты лучшие исходы для женщин с гестационным диабетом и их младенцев по сравнению с плацебо, или действительно ли один пероральный препарат дает лучшие исходы для здоровья, чем другой пероральный препарат. Поскольку вопрос до сих пор остается неясным, необходимы дальнейшие исследования. Будущие исследования должны помочь получить сведения об исходах, предложенных в этом обзоре, и, в особенности, о долгосрочных исходах для женщин и их младенцев, о которых скудно сообщалось на сегодняшний день.
Гестационный сахарный диабет (ГСД) – это заболевание, при котором повышение глюкозы крови выявляется во время беременности и проходит после родов.
Факторы риска развития ГСД:
– избыточная масса тела или ожирение до беременности, быстрая прибавка массы тела во время данной беременности;
– имевшие место нарушения углеводного обмена: ГСД при предыдущих беременностях, нарушение толерантности к глюкозе до беременности, появление глюкозы в моче во время настоящей или предшествующей беременности;
– отягощенная наследственность по сахарному диабету 2 типа;
– крупный плод во время настоящей беременности или рождение ребенка массой более 4000 г в анамнезе;
– многоводие во время настоящей беременности или в анамнезе;
– отягощённый акушерский анамнез (гестоз, мертворождение, преждевременные роды);
– многоплодная беременность, беременность после ЭКО;
– прием глюкокортикоидов во время беременности;
– возраст старше 30 лет.
Для беременных установлены иные уровни нормы глюкозы крови, чем для остальных людей.
У беременных необходимо определять глюкозу в венозной плазме («кровь из вены»). Норма глюкозы для беременных в венозной плазме натощак (после голодания не менее 8-и часов) – менее 5,1 ммоль/л. Если глюкоза венозной плазмы натощак ≥ 5,1, но < 7,0, устанавливается диагноз гестационного сахарного диабета.
В цельной капиллярной крови («кровь из пальца») норма глюкозы для беременных менее 4,6.
Если же глюкоза венозной плазмы натощак ≥7, или ≥6, 1 в цельной капиллярной крови, или в течение дня ≥11 ммоль/л в любой крови, или гликированный гемоглобин ≥ 6,5%, тогда устанавливается диагноз «манифестного» сахарного диабета (т.е. сахарного диабета 1, 2 или специфического типа, который впервые был выявлен во время беременности).
Для установления диагноза ГСД, превышение нормы должно быть не менее чем в 2 анализах. В сомнительных случаях проводится перорального глюкозотолерантный тест с 75 г глюкозы.
Основы лечения ГСД:
- Рациональное питание.
- Самоконтроль глюкозы крови глюкометром, проверка наличие в моче кетоновых тел.
- Физические нагрузки.
- Инсулинотерапия.
Пероральные лекарственные средства для нормализации уровня гликемии во время беременности запрещены.
Рациональное питание при гестационном диабете.
Часто беременная женщина, узнав диагноз гестационный диабет, резко ограничивает употребление углеводов, сокращает количество еды и приемов пищи. Так делать нельзя. Во время беременности организм матери и плод должен получать достаточное количество углеводов (175 г или 50% от расчетной суточной калорийности питания). Если углеводов недостаточно, для получения энергии в организме начинается распад белка и жира, развивается кетоз, в моче появляются кетоновые тела. Беременная женщина с гестационным диабетом постоянно балансирует между риском появления кетоновых тел в моче из-за недостаточного количества углеводов и высоким уровнем глюкозы крови. Поэтому углеводы употреблять необходимо, но это должны быть «медленные» углеводы, которые медленно повышают глюкозу крови.
Калорийность суточного рациона зависит от наличия избытка массы тела или ожирения до беременности. В период беременности нельзя резко ограничивать суточный калораж (ограничение суточного калоража не должно быть более 30% от потребляемого до беременности и не приводить к развитию «голодного кетоза»). При избытке массы тела или ожирении до беременности калорийность должна составлять до 25 ккал/кг/сут. При нормальной массе тела до беременности калорийность должна составлять 25-30 ккал/кг/сут.
У женщин с избыточной массой тела прибавка массы тела за беременность должна быть не более 4-8 кг. Чем больше избыток массы тела, тем меньше должна быть ее прибавка во время беременности.
Рекомендации по набору массы тела
|
До беременности |
Общий набор массы, кг |
Набор массы, г/неделю |
|
|---|---|---|---|
|
до 20 нед. |
после 20 нед. |
||
|
Нормальная масса тела |
11,5-13 |
||
|
Избыток массы тела |
До 8 кг |
||
|
Ожирение |
До 4 |
||
Питание при гестационном диабете должно быть частым (три основных и три промежуточных приема пищи). Нельзя допускать большие промежутки между приемами пищи. Перед сном или ночью необходим дополнительный прием 12-15 г. углеводов для предупреждения «голодного кетоза».
Необходимо в достаточном количестве употреблять медленноусвояемые углеводы с высоким уровнем пищевых волокон: предпочтительны каши из цельнозерновой крупы (но не хлопья): (овсянка, гречка, перловка), овощи (кроме отварной свеклы): капуста всех сортов, кабачки, баклажаны.
Индивидуально, под контролем глюкозы крови, можно также употреблять картофель (в запеченом или отварном виде, но не пюре), отварную свеклу (имеет высокий гликемический индекс и может повысить глюкозу крови), макароны из твердых сортов пшеницы (при готовке чуть не доваривать).
Все фрукты и ягоды повышают глюкозу крови. Однако их нельзя исключать при беременности. Не употребляют или ограничивают фрукты с высоким гликемическим индексом (ананас, арбуз, бананы, виноград, хурма).
Использование сахарозаменителей типа сахарина и цикламата запрещено.
Контроль глюкозы крови при гестационном диабете.
Ежедневно необходимо несколько раз в день проверять глюкозу крови глюкометром, откалиброванным по плазме: натощак, через 1 час после завтрака, обеда, ужина и перед сном.
Правила забора крови при измерении глюкометром:
- вымыть руки теплой водой с мылом (не надо использовать антисептик);
- руки должны быть сухими;
- надо прокалывать не центральную часть подушечки, а боковую поверхность пальцев рук (там ниже чувствительность);
- нельзя с силой выдавливать каплю крови (если кровь плохо вытекает, надо растереть палец перед проколом).
Для прокола пальцев существуют специальные прокалыватели, которые обычно идут в комплекте с глюкометрами. В прокалывателях можно регулировать глубину прокола кожи. Человек может использовать свой ланцет (иглу для прокалывания) несколько раз. Нельзя никому давать пользоваться своим прокалывателем и ланцетом во избежание заражения гепатитом и ВИЧ.
При назначении инсулинотерапии ежедневный самоконтроль гликемии проводится не менее 7 раз в сутки (перед и через 1 час после приемов пищи, на ночь), при плохом самочувствии, при необходимости — ночью.
1 раз в 2 недели необходимо проверять мочу на кетоновые тела («ацетон»). При склонности к кетонурии проверки надо проводить чаще. Можно в аптеке приобрести полоски «Уротест» для самостоятельного контроля кетоновых тел в моче.
При появлении кетонурии необходимо увеличить количество углеводов в рационе под контролем глюкозы крови.
Беременная с гестационным диабетом должна вести дневник самоконтроля и пищевой дневник, в который вносится еда, глюкоза крови, наличие кетоновых тел в моче, при назначении инсулинотерапии – дозы инсулина.
Физические нагрузки.
Беременным с ГСД показана умеренная дозированная физическая активность (150 минут активной ходьбы в неделю, плавание, аэробная гимнастика, акваэробика и йога для беременных, скандинавская ходьба) с учетом индивидуальных особенностей женщины. Необходимо исключить повышенную физическую нагрузку на мышцы брюшного пресса.
Инсулинотерапия при гестационном сахарном диабете.
Если на фоне рационального питания целевые уровни глюкозы крови в течение двух недель не достигаются, назначается введение инсулина. Инсулин при гестационном диабете назначается только на период беременности и после родов отменяется.
Схема инсулинотерапии назначается в зависимости от показателей гликемии. Если глюкоза крови повышена после еды, назначается инсулин короткого действия перед основными приемами пищи. При повышении глюкозы крови по утрам натощак назначается пролонгированный инсулин перед сном. При недостаточной эффективности назначается инсулин короткого действия + инсулин продленного действия.
Подробнее про инсулинотерапию будет написано ниже.
Тактика после родов
Инсулинотерапию у пациенток с ГСД отменяют сразу после родов с обязательным контролем гликемии натощак и после приема пищи в течение не менее трех суток на фоне диетотерапии.
Через 6 недель после родов проводится тест толерантности с 75 г глюкозы. При отсутствии нарушений углеводного обмена по результатам теста, тест повторяется через 6 месяцев, затем через 12 месяцев после родов и далее через 3 года.
Гестационный сахарный диабет – это преходящее состояние, однако пациентки с перенесенным ГСД входят в группу риска по развитию сахарного диабета 2 типа, поэтому и после родов они должны придерживаться рекомендаций по модификации образа жизни (диетотерапия, нормализация веса, адекватная физическая активность).
Последующая беременность должна планироваться.
ИНСУЛИНОТЕРАПИЯ ПРИ ГЕСТАЦИОННОМ ДИАБЕТЕ
При гестационном диабете инсулин назначается при невозможности достичь компенсации на фоне диеты. После родов инсулин отменяется.
Часто беременные боятся инсулинотерапии, боясь, что их «посадят на инсулин» или что инсулин «навредит ребенку». Это опасение абсолютно необоснованно. Привыкание к инсулину не развивается, а высокий уровень глюкозы крови оказывает неблагоприятное влияние на плод.
У здоровых людей постоянно (независимо от приема пищи) вырабатывается инсулин со скоростью 0,5-1 ЕД/час – это называется базальная секреция инсулина.
При приеме пищи происходит дополнительный выброс инсулина на еду – пищевой (прандиальный) пик.
Препараты инсулина делятся на инсулин короткого действия и длительного действия.
В зависимости, от того, в какое время уровень глюкозы превышает целевой уровень, назначаются различные схемы инсулинотерапии.
Врач может назначить введение только инсулина продленного действия 1-2 раза в сутки, или введение короткого инсулина перед едой, или базис-болюсную инсулинотерапию (инсулин короткого действия перед едой + инсулин продленного действия 1-2 раза в сутки).
Инсулин короткого действия вводится перед едой, его задача – снизить подъем глюкозы крови после еды (пищевой пик). После введения инсулина короткого действия надо покушать. Для того, чтобы определить, достаточна ли доза короткого инсулина, проверяют глюкозу крови через 1 час после еды (пищевой пик), через 2 часа после еды (пик действия инсулина) и через 4-5 часов после укола (окончание действия инсулина). Промежуточный прием пищи (перекус) проводится на пике действия короткого инсулина.
Инсулин длительного действия вводится независимо от приема пищи, в одно и то же время, 1-2 раза в сутки, после инъекции длинного инсулина есть не надо. Задача препаратов инсулина длительного действия – поддерживать базальную (фоновую) концентрацию инсулина в организме в то время, когда человек не ест.
Потребность в инсулине может меняться в зависимости от многих факторов: физическая нагрузка, острые заболевания, обострение хронических заболеваний, стрессы и пр.
Инсулин вводится подкожно. Вводить инсулин можно с помощью инсулиновых шприцев или шприц-ручек. Как правило, беременные женщины обеспечиваются шприц-ручками для введения инсулина.
Однако необходимо уметь вводить инсулин и при помощи инсулинового шприца.

Объемы инсулиновых шприцев: 0,3 мл, 0,5 мл и 1 мл. На шприц нанесены деления и цифры. Цифры означают количество единиц (от 10 до 100 ЕД). На картинке – шприц объемом 1 мл, в 1 мл – 100 ЕД, одно маленькое деление соответствует 2 ЕД инсулина.
Шприц должен соответствовать концентрации инсулина. Сейчас почти все инсулины с концентрацией 100 ЕД/мл и им соответствуют шприцы 0,1 мл – 10 ЕД (на шприце 1 мл маркировка 100 ЕД; 0,5 мл – 50 ЕД; 0,3 мл – 30 ЕД). Но раньше выпускался инсулин с концентрацией 40 ЕД/мл и для него существовали соответствующие шприцы (40 ЕД – 1 мл). Если в такой шприц набрать инсулин с концентрацией 100 ЕД/мл, то доза будет превышена в 2,5 раза. В нашей стране в настоящее время такие шприцы не выпускаются.
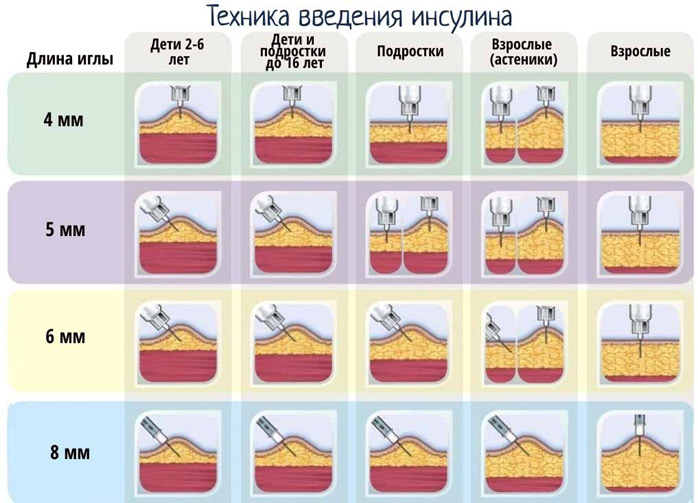
Длина иглы в инсулиновом шприце от 6 до 13 мм. Толщина иглы обозначается буквой «G» (G31 – G26). Чем больше номер, тем тоньше игла (т.е. игла G31 будет тоньше, чем G26).
Выбор оптимальной длины и толщины иголки зависит от индивидуальных параметров организма и подбирается экспериментально.
Шприц-ручки
Шприц ручка это устройство, в которое вставляется инсулин в специальных флаконах – картриджах. Устанавливается необходимая доза инсулина и вводится в виде инъекции (укола), как и шприцем. Иглы в шприц-ручках съемные и должны меняться после каждой инъекции инсулина. После инъекции инсулина иглу надо снять. Нельзя хранить ручку с накрученной иглой. Из иглы может подтекать инсулин и в картридж может попадать воздух.
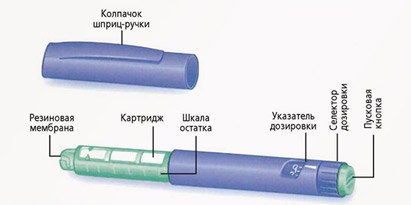
Иглы бывают длиной от 4 до 12 мм и толщиной G32 – G29. Как и в инсулиновом шприце, чем больше номер, тем тоньше игла.
Рекомендуемые места введения инсулина
Инсулин можно вводить в область передненаружной поверхности бедер, ягодицы, наружную поверхность плеч, живот. В области живота инсулин не вводится вокруг зоны пупка (отступить 2 см по диаметру), в область срединной линии живота, от ребер вниз надо отступить 2 см.
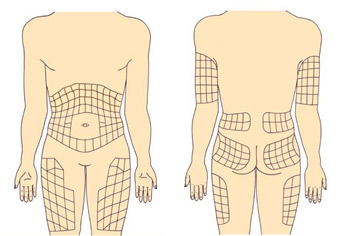
В зависимости от того, куда ввели инсулин, отличается время действия генно-инженерного инсулина. Самое быстрое действие инсулина наступает при введении в живот, поэтому в живот вводится инсулин короткого действия. Инсулин длительного действия вводится в бедра, ягодицы.
Вводить в плечи инсулин желательно, только если инъекцию выполняет кто-то другой.
Инсулин будет быстрее всасываться в условиях повышенного кровообращения (после бани, горячего душа, массажа места инъекции, физической нагрузки). Замедляет действие инсулин охлаждение, спазм сосудов, обезвоживание.
Нельзя вводить инсулин в одно и то же место, места введения инсулина необходимо чередовать (левое-правое бедро или плечо, левая – правая половина живота), расстояние между инъекциями инсулина должно быть не менее 2 см. Инсулин не вводится в область рубцов, стрий (растяжек).
Техника введения инсулина
Если Вы вводите продленный НПХ-инсулин («мутный» длинный инсулин), то перед употреблением его надо перемешать, перекатывая между ладонями не менее 10 раз (нельзя трясти флакон).
Если инсулин вводится шприцем, то в шприц надо набрать воздух соответственно количеству единиц инсулина (если вводите 10 ЕД инсулина, необходимо набрать 10 ЕД воздуха). Затем ввести набранный воздух из шприца во флакон с инсулином и набрать нужное количество инсулина. Удалить пузырьки воздуха из шприца (иглу вверх, постучать по шприцу), выпустить из шприца лишний воздух и 0,5-1 ЕД инсулина.
Если инсулин вводится шприц-ручкой, то надо набрать и выпустить 0,5-1 ЕД инсулина, держа при этом ручку иглой вверх.
Инъекции выполняются на чистом участке кожи чистыми руками. Если Вы соблюдаете правила личной гигиены, ежедневно принимаете душ, нет необходимости дезинфицировать кожу перед каждым уколом.
Необходимо сформировать кожную складку (в складку нельзя захватывать мышцы, должна захватываться только кожа). Инъекции инсулина должны осуществляться в подкожный жир, а не внутрикожно или внутримышечно. Складку надо брать двумя пальцами, а не всей кистью (чтобы не захватить мышцы).
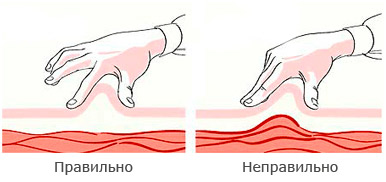
Игла вводится в зависимости от толщины подкожно-жировой клетчатки вводится под прямым углом или под углом 450 в основание складки, срезом иглы вверх.
После введения иглы надо плавно нажать на поршень шприца или шприц-ручки (шприц-ручку обхватить 4 пальцами, нажимать большим пальцем), ввести инсулин и удерживать шприц под кожей не менее 10 секунд (считать до 20). Чем больше доза, тем дольше надо держать иглу. После этого достать иглу (складку не отпускать!), подождать немного (досчитать до 3) и отпустить складку.
Хранение инсулина
Запас инсулина должен храниться в холодильнике при температуре от 2 до 80С. Инсулин нельзя замораживать! Если инсулин был заморожен, его нельзя использовать. В самолете инсулин нельзя сдавать в багаж, т.к. там он может замерзнуть.
Флакон, из которого вводится инсулин может храниться при комнатной температуре (до 250С) до 4 недель. Следует избегать попадания прямых солнечных лучей на инсулин.
Если инсулин достали из холодильника, он должен находиться при комнатной температуре не менее 1 часа.
В поездках, на пляже запас инсулина надо хранить в специальных термочехлах для хранения инсулина. Также термочехлы надо использовать при отрицательной температуре окружающего воздуха. При отрицательной температуре окружающего воздуха инсулин надо перевозить, положив его ближе к телу, а не в сумке.
Нельзя использовать инсулин при изменении цвета, появлении хлопьев, осадка.
При инсулинотерапии надо употреблять стабильное количество углеводов в пище, т.к. доза инсулина подбирается на конкретное количество углеводов.
Чтобы определить, как определенный продукт повысит глюкозу крови, вводится понятие «хлебная единица» (ХЕ). 1 ХЕ = 10 грамм углеводов. В сутки надо употреблять не менее 18 ХЕ, которые распределяются на 5-6 приемов пищи.
Существуют ориентировочные системы подсчета хлебных единиц:
|
Продукт |
Количество на 1 ХЕ |
|---|---|
|
Молоко, кефир, йогурт без сахара, ряженка и пр. |
250 мл (1 стакан) |
|
Белый хлеб |
20 г |
|
Черный хлеб |
25 г |
|
Сухари, сушки, крекеры |
15 г |
|
Мука, панировочные сухари |
1 ст.л. без горки |
|
Макаронные изделия |
15 г в сухом виде (1-2 ст.л.в зависимости от формы изделия) |
|
Каши |
15 г сухой крупы (1 ст.л.) |
|
Морковь сырая |
200 г |
|
Свекла вареная |
150 г |
|
Фасоль отварная |
50 г (3 ст.л.) |
|
Орехи (в зависимости от вида) |
60-90 г |
|
Картофель отварной |
67-80 г (1 средняя картофелина с куриное яйцо) |
|
Картофельное пюре |
2 ст.л. без горки |
|
Абрикосы, сливы |
2-3 штуки |
|
Апельсин, гранат |
1 штука, средний |
|
Банан, хурма |
1/2 штуки, средний |
|
Виноград |
12 небольших виноградин |
|
Вишня |
15 штук |
|
Грейпфрут |
½ штуки, крупный |
|
Груша, яблоко |
1 штука, маленькие (90 г) |
|
Киви |
1 штука, крупный |
|
Ягоды |
чашка 250 мл |
|
Фруктовый сок |
100 мл |
|
Сухофрукты |
20 г |
|
Сахар-песок |
2 ч.л. |
|
Сахар-рафинад |
2 куска |
|
Квас |
250 мл |
|
Мороженое |
65 г |
|
Шоколад |
20 г |
|
Котлета |
1 штука средняя (в зависимости от рецепта) |
|
Пельмени, вареники, блины, сырники, оладьи, пирожки |
в зависимости от размера и рецепта |
Более точный состав продуктов приведен в разделе «Таблицы с составом продуктов» (в таблицах даны ориентировочные данные, по разным источникам данные по пищевой ценности одних и тех же продуктов могут отличаться).
ГИПОГЛИКЕМИЯ
Гипогликемия – это снижение уровня глюкозы крови ниже нормы.
Пограничным в плане гипогликемии является уровень глюкозы ≤ 3,9 ммоль/л.
При гипогликемии могут возникать различные симптомы: потливость, изменение настроения, раздражительность, чувство голода, дрожь, сердцебиение, онемение губ, пальцев и языка, головная боль, головокружение, слабость, сонливость, нарушение зрения. При тяжелой гипогликемии человек теряет сознание.
Гипогликемию на фоне инсулинотерапии могут вызвать следующие причины:
- недостаточное количество еды (мало углеводов в еде) или пропуск еды после введения короткого инсулина;
- несовпадение профиля действия короткого инсулина и всасывания еды;
- избыток инсулина (неправильный расчет дозы, ошибочное введение);
- ночной пик продленного инсулина;
- физическая нагрузка;
- алкоголь;
- введение инсулина в мышцы.
Купировать гипогликемию надо быстрыми углеводами. Не подходят для купирования гипогликемии печенье, шоколад, пирожные (содержат жир, который замедляет действие углеводов), карамель и леденцы (можно подавиться).
Важно правильно купировать гипогликемию, чтобы не «перебрать» углеводов и слишком не повысить глюкозу крови.
Купирование гипогликемии проводят по «Правилу 15»: съесть или выпить 15 грамм быстрых углеводов, проверить глюкозу через 15 минут. Если глюкоза ≤ 3,9 ммоль/л, — опять съесть или выпить 15 грамм углеводов и проверить глюкозу через 15 минут. И так повторять до купирования гипогликемии.
Для купирования гипогликемии можно применить:
½ чашки сока, недиетической сладкого напитка (удобно использовать пакетики сока по 200 мл); 1 столовую ложку сахара или меда; 4-6 кусков рафинада.
Если Вы потеряли сознание, то окружающие могут помочь купировать гипогликемию, втирая мед или густой сироп Вам в десны. Они не должны заливать жидкость, заталкивать конфеты и пр. Вам в рот, т.к. это может привести к асфиксии.