Еще в конце ХІХ века отечественные ученые стали исследовать природу головных болевых ощущений, возникающих в голове. Именно тогда появились первые научные труды, посвященные анализу головных болей. Ученые отметили, что во многом на протекание недуга влияют индивидуальные анатомические особенности каждого организма. По их мнению, болевое состояние замечено не только в мягких частях головы и в многочисленном плетении нервов, а и в составляющих частях черепной коробки и лицевых костях.
Вопиющим фактором для возникновения головной боли являются травмы головного мозга. Природа недуга в некоторых случаях кроется и при нарушениях работы остальных систем и функциональных возможностей организма. Головная боль требует особого подхода к диагностике – лечащий врач внимательно изучает симптомы и затем назначает лечение.
Содержание
- Вероятные причины головной боли
- Международная классификация головной боли
- Головная боль как симптом других недугов
- Головные боли при болезнях инфекционного характера
- Обследование больного
- Головная боль — лечение
- Пример консультации специалиста с пациентом
- Причины возникновения головной боли
- Показаниями к МРТ головного мозга являются:
- Магнитно-резонансная ангиография сосудов головного мозга
- Преимущества МРТ головного мозга (сосудов) в поликлинике Литфонда:
Вероятные причины головной боли
Каждый человек, хотя бы раз в жизни, прочувствовал дискомфорт, возникающий в связи с головной болью. Плохое самочувствие, связанное с данным недугом, появляется в комплексе с острыми респираторными простудами, вирусными инфекциями и гриппом.
Источниками головной боли выступают:
- метеозависимость (реакция на перемены в погодных условиях);
- сбой режима сна;
- стрессовое состояние;
- переедание и отсутствие аппетита;
- длительное пребывание организма в жаркой среде;
- переохлаждение;
- чрезмерная физическая нагрузка;
- плохие привычки (курение или злоупотребление алкоголем).
Другие, не менее важные, провокаторы головной боли – кислородное голодание мозга и его оболочек, патологические отклонения шеи или головы. Как правило, спазмы головы служат во многих случаях единственным явным симптомом других недугов.
Раздражение рецептора мозговой оболочки связано с раздражением вегетативной системы головного мозга и нескольких видов нервов (тройничный, блуждающий, языкоглоточный, кожный), спинномозгового корешка в области шеи и лицевых мышц. Сбой работы нервных окончаний, раздражение нервно-сосудистой системы черепа приводит к проявлению очень сильных головных болей.
Факторы, вызывающие боль в голове, бывают разной природы и проявлений, продолжительности и частотности. Недуг может настигнуть человека в разных областях головы: затылок, виски или темя. Головная боль иногда возникает сама по себе, в других случаях дополняется другими симптомами плохого самочувствия. Головная боль часто сопровождается с потерей сознания, тошнотой, рвотой, скачками артериального давления. Проблемы со зрением также напрямую связаны с этим недугом. Для постановки точного диагноза врачу следует учесть, где локализуется головная боль, ее продолжительность, сопровождающие симптомы и повторяемость, чтобы назначить эффективное лечение.
С головной болью от случая к случаю сталкивается абсолютно здоровые люди. Если кратковременный приступ приобрел большую интенсивность, повторяемость, однотипность, нужно обратится к врачу за консультацией. Такое состояние сигнализирует вас об наличии серьезного заболевания.
Международная классификация головной боли
- вследствие физического напряжения;
- из-за внешнего сдавливания головы;
- кластерная;
- при мигрени;
- после усиленной сексуальной активности;
- без структурного поражения тканей головного мозга;
- вытекающая с черепно-мозговых повреждений головы;
- в результате вегетативно-сосудистых болезней,
- в связи с приемом/отменой употребления медикаментозных препаратов;
- как симптом болезни внутричерепных структур;
- при бактериальных инфекциях;
- вследствие нарушений метаболического характера;
- из-за патологии черепных нервных сплетений.
Если сильная головная боль выступает симптомом другого заболевания – это вторичный недуг. Он дополняет проблемы, связанные с травмами, внутричерепными заболеваниями, инфекциями, интоксикациями, метаболическими нарушениями, нездоровыми сосудами. Головная боль может проявиться из-за опасных для жизни больного недугов (при менингите, опухолях мозга, субарахноидальных кровоизлияниях, инсультах). Вторичную боль головы вызывает злоупотребление напитков, содержащих кофеин, и отказ от приема обезболивающих лекарств. Часто врачи диагностирую гибридный тип болевого синдрома: перенапряжение плюс вторичный симптом в виде мигрени.
Головная боль как симптом других недугов
При болезнях сосудов головная боль служит ключевым симптомом. Учитывайте это для своевременной диагностики вегето-сосудистой дистонии, гипертонической болезни, транзиторной ишемической атаки, субарахноидального кровоизлияния, внутримозговой гематомы, сосудистой мальформации, дисциркуляции вен, артериита, инсульта.
При вегето-сосудистой дистонии головная боль сопровождается потерей сознания, тошнотой, скачками артериального давления, расстройствами невротического характера. Смена климата или нервные напряжения, эмоциональный упадок могут обострить симптом.
Гипертония вызывает болевые спазмы с шумом в ушах, мельтешением в глазах, тошнотой, болью в области сердца. Часто болит голова в зоне затылка.
Венозная дисфункция дополняется головной болью в определенные часы суток – утром и вечером. Симптом дополняют ощущения тяжести и давления, боль приобретает тупой и двусторонний характер.
Если вы почувствовали резкую интенсивную боль – это может быть признаком острого инсульта. Сильная боль с пульсацией возле виска говорит о проявлении у вас височного артериита. Проблемы с сосудами также сопровождаются болью в голове и нарушением мышления.
Некоторые травмы головы вызывают боль в голове. К примеру, острое поражение черепно-мозговой структуры головы всегда вызывает этот симптом, с учетом интенсивности и тяжести. Невыносимая боль сопровождается тошнотой и рвотой. Гематомы вызывают отсроченные спазмы в очагах возникновения.
Головная боль всегда служит ключевым симптомом разных видов инфекций (менингита, энцефалита и простуды). Дополняется повешением температуры тела, тяжестью в голове, чувством сдавления глаз и ушей, тошнотой и рвотой при острой инфекции.
Ноющие болезненные ощущения возникают в голове из-за спектра заболеваний глаз: глаукомы, косоглазия, нарушения рефрекации. Тупая боль в голове с внутриглазным дискомфортом, чувством тяжести может доставить немало проблем пациенту.
Болезни уха и придатков пазух носа, зубов также сопровождаются головными спазмами. Центр болевых ощущений будет располагаться в зоне воспалительного процесса.
Невралгия черепных нервов также сопровождается болью в голове. Приступы бывают довольно сильными, с режущим покалыванием. Возникают только в процессе чистки зубов, во время общения, пережевывания пищи, при контакте с холодной пищей. Между этими манипуляциями приступы отступают.
Различные патологии шейного отдела позвоночника также не обходятся без головной боли.
Дегенеративно-дистрофическая болезнь, дискогенные корешковые симптомы, нестабильность позвонков вызывают спазмы в затылке и темени головы, в области шеи. Боль бывает тяжелой, тупой и длительной. Проявляется во время поворота головы и наклоне ее вперед.
Онкологические недуги, почечная недостаточность и диабет.
При онкологических заболеваниях, почечной недостаточности и сахарном диабете боль в голове служит сигналом метаболического дисбаланса.
Головные боли при болезнях инфекционного характера
Простудные вирусы и прочие инфекционные заболевания сопровождаются губительным воздействием токсинов от жизнедеятельности микробов. Это вызывает головную боль на фоне высокой температуры, ломоты в теле, озноба, проблем со зрением. Победить головную боль можно с помощью противопростудных лекарственных препаратов с жаропонижающим действием.
Усиленные спазмы в голове при простуде могут быть признаком очень серьезного заболевания под названием менингит. Своевременное диагностирование менингококковой инфекции поможет избежать с поражения мозговых оболочек с летальным исходом. Некоторые формы менингита могут привести к смерти больного в течении всего нескольких часов.
Обследование больного
При головной боли пациент должен пройти большое количество исследований у разных специалистов: посетить терапевта, офтальмолога, невролога, нейрохирурга и даже инфекциониста при потребности. Полное обследование назначается с учетом индивидуальной ситуации каждого больного. Основа диагностики:
- доплерография;
- электроэнцефалография;
- компьютерная томография головы;
- обследование щитовидки;
- осмотр шейного отдела позвоночника.
Больному также нужно сдать некоторые анализы: общий анализ крови и на сахар, липидограмму.
Головная боль — лечение
Терапию для устранения головной боли назначает лечащий врач. Результаты полной диагностики организма подскажут точный диагноз для подбора действенного метода устранения сильной головной боли. Чтобы головная боль не проявлялась у пациента настолько сильно, внимательно изучаются симптомы и только тогда подбирается индивидуальное лечение. На метод влияют несколько факторов:
- тип;
- тяжесть проявления недуга;
- дополнительные нюансы (например, возраст и наличие других болезней).
Пресечение острой боли возможно при приеме лекарств группы аналгетиков (ибупрофен, парацетамол) и комбинированные лекарства, содержащие кофеин и спазмолитики (пенталгин, панадол, ношпалгин, солпадеин, имет). Эффективно проявили себя в лечении острых проявлений головной боли разнообразные капсулы, шипучки в виде таблеток и саше с растворимыми порошками. Их можно принимать самостоятельно короткое время, длительных прием чреват привыканием к таким лекарствам. Обязательно проконсультируйтесь с лечащим врачом для выяснения причины возникновения болевого синдрома, чтобы затем устранить их.
Курс лечения головной боли состоит из элементов физиотерапии:
- процедуры электрофореза;
- дарсонвализация, включая дополнительно шейно-воротниковую зону;
- иглоукалывание;
- массаж;
- процедуры в воде.
Не менее благоприятно влияет пребывание в санатории курортного типа.
Лекарственная терапия включает прием:
- габапентинов;
- вальпроатов;
- миорелаксантов;
- седативных препаратов;
- витамина В;
- диуретиков;
- венотоников;
- антиоксидантов;
- сосудистых лекарств;
- нейропротекторов.
Каждый врач после постановки правильного диагноза назначит индивидуальное лечение головной боли. Прислушивайтесь к его разъяснениям как пользоваться препаратами для профилактики и для устранения резкой и внезапной боли.
Не забывайте, что самолечение при частых головных болях только навредит вашему организму. Причиной ухудшения состояния может послужить наличие опухоли в голове, в этом случае лечебные таблетки не могут выступать панацеей – понадобится хирургическая операция. Чрезмерный прием обезболивающих препаратов губительно сказывается на функциональности ЖКТ, печени и почек.
Пример консультации специалиста с пациентом
Пациент: Что представляет собой абузусная головная боль?
Врач: Абузусная головная боль – это спазмы, которые появляются вследствие частого и хронического приема препаратов с обезболивающим эффектом (аспирин, противовоспалительные лекарства нетероидной группы, эрготамины и барбитураты). Организм быстро привыкает к лекарствам, которые пациент употребляет хронически – болевые ощущение утоляются с меньшей скоростью. Больному приходится постепенно увеличивать дозу лекарства, но эффект от этого не улучшается. Обычная головная боль переходит в абузусную форму – может беспокоить человека на протяжении двух недель в месяц. Если отменить прием обезболивающих препаратов, то спазмы усилятся и затем прекратятся приблизительно через четыре недели после окончательного отказа от лекарства. Для эффективности лечения недуга отменяется применение того или иного препарата в амбулаторных или стационарных условиях. Взамен подбираются симптоматические лекарства для снятия побочных эффектов. Специалисты не рекомендуют злоупотреблять такими препаратами в целях профилактики.
Пациент: как подавить болевые ощущения в голове при простуде?
Врач: с этим поможет прием быстрорастворимых порошковых лекарств (к примеру, фервекс, колдрекс и солпаденин). Также помогает натирание области висков и лба свежим разрезанным лимоном. Улучшают состояние поливитаминные комплексы, которые можно приобрести в аптеке без рецепта, и отвар из боярышника.
Пациент: чем опасны некоторые проявления головной боли?
Врач: в особенности наиболее опасной считается боль в голове, которая сопровождается тошнотой и рвотой. Особенно должна насторожить рвота, после окончания которой не стает легче в области головы и в организме в целом. Также стоит обратить внимание на следующие нюансы:
- если спазмы не уменьшаются после употребления жаропонижающих, обезболивающих средств и лекарств анальгетического действия;
- когда вследствие головной боли дополняется неприятными ощущениями в шее и это затрудняет поднятие головы в положении лежа с подушки;
- если болевой синдром сопровождался потерей сознания или галлюциногенными видениями;
- появление сыпи при менингококковой инфекции (таким образом происходит кровоизлияние в кожу). Мелкие пятна на ягодицах, области живота, голени и в других частях тела приобретают темно-красный цвет, сыпь не выступает на уровнем верхнего слоя кожи и не белеет, когда надавить на нее пальцем.
Пациент: как лечить особую головную боль, такую как мигрень?
Врач: в лечении мигрени и кластерных болей применяются специфические препараты, действующие на особые серотониновые рецепторы в мозге. Облегчить приступы помогут и народные методы – прикладывание холодной повязки к голове, массаж и мануальное воздействие на биологически активные точки.
Пациент: каким образом условия сна влияют на боль в голове, может ли сон спровоцировать ее появление?
Врач: нужно следить за режимом сна, но не пересыпать. У многих людей боль в зоне головы утоляется ночным отдыхом организма, особенно после длительных физических и умственных нагрузках. Однако, если регулярно пересыпать утром – возникает угроза продолжительности головной боли после пробуждения. Если человеку не привычно спать днем, не стоит себя насильно заставлять и злоупотреблять этой привычкой. Продолжительный дневной сон может привести к мигрени. Нужно пробовать спать на спине. Неудобная поза вызывает спазмиование мышц шеи и провоцирует головную боль.
2850614
Помните: ‘В белом плаще с кровавым подбоем, шаркающей кавалерийской походкой, ранним утром четырнадцатого числа весеннего месяца нисана…»? И дальше: ‘Прокуратора снова мучила адская головная боль, но неотложные государственные дела медали решения…’. Это из ‘Мастера и Маргариты’. Трудно сказать, испытывал ли Михаил Булгаков хоть раз в жизни приступ мигрени, но слова нашел очень точные. Боль именно адская и ни с чем не сравнимая, раскалывающая голову надвое. А уж если к болевым ощущениям добавляются тошнота, рвота и повышенная чувствительность к шуму и свету, то можете быть уверены — это она, тысячелетняя спутница человечества, называемая древними римлянами красивым словом ‘гемикрания’.
Мигрень — уникальное заболевание, характерное только для человека. Таким изнурительным головным болям не подвержены даже наши ближайшие родственники — высшие приматы. Почему? Эту загадку природы не смогли разгадать ни лекари Древнего Египта, ни современные врачи. Возможно, именно по этой причине данное заболевание окутано многочисленными тайнами, ореолом мрачной романтики и страдальческой избранности. Нередко психиатры и невропатологи указывают на связь мигрени и гениальности. Кого-то греет столь возвышенное ‘соседство’, однако большинство тех, кто знаком с мигренью лично, скажут вам, что членство в ‘пантеоне славы’ требует большого мужества. Как же избежать мучительных приступов или, по крайней мере, не спровоцировать очередной в том случае, если мигрень уже накрыла вас своим черным крылом?
Известно одно: непосредственная причина боли — расширение сосудов головного мозга, а что именно провоцирует это расширение — до сих пор остается под вопросом. Однако результаты исследований последних десятилетий указывают на то, что существует два основных ‘виновника’ мигрени — вещества-антиподы серотонин и гистамин. Первый — сужает сосуды, второй соответственно — расширяет. У людей, страдающих мигренью, серотонина не хватает, а гистамина, напротив, в избытке. На концентрацию этих веществ в плазме крови влияет огромное количество факторов, в том числе время сна, стрессы, физические и умственные нагрузки, половая жизнь, склонность к аллергическим реакциям. Но главную роль в профилактике мигрени, то есть изменении соотношения серотонина и истамина в крови, играет правильная диета.
Список ‘потенциально опасных’ продуктов лекарственных препаратов достаточно широк. Поговорим лишь об основных, наиболее часто провоцирующих возникновение мигрени. В первую очередь — это продукты, богатые простыми сахарами (карамель, торты, сиропы, мороженое), а вместе с ними картофель и кукуруза. Приступы мигрени нередко провоцируют медьсодержащие продукты. К ним относятся грецкие орехи, морские моллюски, зародыши зерен пшеницы и любимый многими шоколад, в состав которого входит также фенил этиламин, участвующий в обмене серотонина. Нередко ухудшение состояния наблюдается после употребления даже умеренных количеств красного вина и пива, а также зрелых сыров, сложных соусов и сметаны, в состав которых входит аминокислота тирамин. Приступ мигрени может спровоцировать слишком частое употребление в пищу мясных консервов, всевозможных полуфабрикатов и сосисок. Дело в том, что эти продукты содержат в себе букет химических соединений, снижающих концентрацию серотонина в головном мозге. Это нитраты, нитриты, глютамат, а также многочисленные искусственные красители и консерванты, повышающие уровень гистамина в крови. Значительно реже (хотя во врачебной практике такие случаи встречаются) сосуды головного мозга реагируют на триптофан — аминокислоту, входящую в состав практически всех животных белков, содержащихся в мясе, яйцах и молочных продуктах. У десяти процентов хронически больных мигренью сильные приступы головной боли вызывает сахарозаменитель аспартам. Сильную мигрень может провоцировать недостаток в организме магния, что характерно для аллергиков и женщин в предменструальный период. Учащению приступов способствует злоупотребление лекарствами, содержащими кодеин, аспирин и парацетамол.
Не расстраивайтесь, если в черный список попали ваши любимые продукты, от которых не так-то легко отказаться. Как правило, наш организм реагирует сильной головной болью не на все, а лишь на одно-два химических соединения из перечисленных выше. И вместо того чтобы радикально менять свой привычный рацион, рекомендуем вести пищевой дневник, аналогичный тому, который ведут люди, страдающие пищевой аллергией. Так вы сможете определить индивидуальную чувствительность вашего организма к определенным продуктам питания. Если вы методом проб и ошибок найдете те коварные продукты, от которых ваша голова раскалывается надвое, то окажетесь во всеоружии перед тысячелетней загадкой. Но главное — не с помощью лекарств, а всего лишь путем продуманной диеты.
Ну и, разумеется, логично будет поговорить о том, с помощью каких продуктов можно достичь оптимального уровня серотонина и гистамина в крови. Концентрация серотонина в крови повышается при регулярном употреблении продуктов, богатых ненасыщенными жирными кислотами. К ним относятся морская рыба и семена льна, а также соевое, кукурузное, оливковое масло и миндаль. В значительной степени выработку серотонина стимулируют магнийсодержащие продукты. Это в первую очередь шпинат, нешлифованный (коричневый) рис, сухофрукты, морские водоросли и пшеничные отруби. Снизить уровень гистамина помогают продукты, в состав которых входит пантотеновая кислота: гречневая, овсяная, чечевичная крупы и мясо домашней птицы. Незаменимым напитком, нормализующим концентрацию гистамина в плазме крови, является зеленый чай.
И безусловно, говоря о профилактике мигрени, нельзя не упомянуть витамины группы В,которые одновременно снижают уровень гистамина и стимулируют выработку серотинина. Наиболее выраженным эффектом в предупреждении приступов головной боли обладают рибофлавин (витамин В2) и фолиевая кислота (витамин В3). Основным источником этих витаминов являются все зеленые овощи, крупы (овсяная и гречневая), сыры, печень, дрожжи. Кроме того, фолиевой кислоты много в бананах, апельсинах, дыне, тыкве, финиках. Из овощей особенно нужно выделить капусту брокколи, шпинат, авокадо и сельдерей. Все они полезны как в сыром виде, в салатах и заправках, так и после незначительной тепловой обработки.
И еще один важный совет; отдавайте предпочтение натуральным продуктам. А все эти чипсы, соленые сухарики, копчености и прочие достижения пищевого технологического прогресса — не самые лучшие союзники, если мигрень слишком часто приходит без приглашения. Поди пойми, от какого пищевого консерванта или красителя раскалывается голова.
Сергей Михайлов, врач-психиатр, член Профессиональной психотерапевтической лиги.
Источник: ‘На Здоровье! Просто, вкусно, полезно!’
Патомеханизм и причины
Головная боль является субъективным симптомом различных заболеваний. Патомеханизм очень разнообразен и зависит от причины, а в случае многих типов головных болей — неизвестен. Может быть первичной (без органических причин) или вторичной (симптом известного заболевания).
Типы первичной головной боли:
1) мигрень;
2) головная боль напряжения;
3) тригеминальные вегетативные (автономные) цефалгии — кластерная головная боль (эпизодическая и хроническая), приступообразная гемикрания (эпизодическая и хроническая), краткосрочная односторонняя головная боль типа невралгии с сопутствующей гиперемией конъюнктивы и слезотечением (SUNCT);
4) другие редкие формы первичной головной боли — колющая головная боль, кашлевая головная боль, головная боль после физической нагрузки, головная боль, связанная с сексуальной активностью, гипническая головная боль, первичная громоподобная головная боль, новая ежедневно персистирующая головная боль, монетовидная головная боль, персистирующая гемикрания.
Причины вторичной головной боли: травма головы или шеи, заболевания внутричерепных сосудов и разветвлений дуги аорты, внесосудистые внутричерепные аномалии, химические вещества или реакции после прекращения их применения, инфекции, нарушения гомеостаза, болезни шеи, глаз, ушей, носа, придаточных пазух, зубов, ротовой полости, других структур лица или черепа, психические нарушения.
Причины внезапной интенсивной головной боли (в случае очень сильной — требует быстрой диагностики, поскольку может быть симптомом субарахноидального кровоизлияния или другого, угрожающего жизни, состояния):
1) сосудистая — субарахноидальное кровоизлияние, расслоение шейных или позвоночных артерий, тромбоз венозных синусов и вен головного мозга, артериальная гипертензия;
2) внесосудистая — менингит, энцефалит, спонтанная внутричерепная гипотензия (головная боль в ортостатическом положении);
3) первичная головная боль, особенно: мигрень, тригеминально-вегетативная головная боль, головная боль, связанная с сексуальной активностью, кашлевая головная боль, головная боль после физической нагрузки.
Диагностика
1. Анамнез и объективное обследование: прежде всего, следует исключить вторичную (симптоматическую) головную боль, которая может указывать на состояние, угрожающее жизни; следует обратить особое внимание на тревожные симптомы, указывающие на серьезную причину и требующие немедленного выполнения соответствующих диагностических исследований →табл. 1.9-1. После исключения самых частых и самых важных причин симптоматической головной боли следует вновь оценить состояние больного, обращая внимание на нетипичный характер головной боли или сопутствующие нарушения.
|
Симптом |
Самые частые причины |
Рекомендуемые вспомогательные исследования |
|
головная боль с внезапным началом (с менингеальными симптомами или без них) |
субарахноидальное кровоизлияние, кровотечение из опухоли или артериовенозной мальформации, опухоль головного мозга (особенно в задней области черепа) |
нейровизуализацияа, исследование спинномозговой жидкостиб |
|
постоянно усиливающаяся головная боль |
опухоль головного мозга, субдуральная гематома, злоупотребление ЛС |
нейровизуализацияа |
|
головная боль, сопровождающая системные симптомы (лихорадка, ригидность затылочных мышц, сыпь) |
менингит, энцефалит, нейроборрелиоз, системная инфекция, заболевание соединительной ткани, включая системный васкулит |
нейровизуализацияа, исследование спинномозговой жидкостиб, соответствующие лабораторные исследования крови |
|
очаговые неврологические признаки или другие симптомы, кроме типичной визуальной или сенсорной ауры |
опухоль головного мозга, артериовенозная мальформация, заболевание соединительной ткани, включая системный васкулит |
нейровизуализацияа исследования, направленные на выявление заболеваний соединительной ткани с сосудистым компонентом |
|
отек дисков зрительных нервов |
опухоль головного мозга, идиопатическая внутричерепная гипертензия (псевдотуморозная), энцефалит, менингит |
нейровизуализацияа, исследование спинномозговой жидкостиб |
|
головная боль вызвана кашлем, усилием или пробой Вальсальвы |
субарахноидальное кровоизлияние, опухоль головного мозга |
нейровизуализацияа, рассмотреть вопрос исследования спинномозговой жидкостиб |
|
головная боль во время беременности или после родов |
тромбоз вен головного мозга или синусов твердой мозговой оболочки, расслоение сонной артерии, кровоизлияние в гипофиз |
нейровизуализацияа |
|
новый (ранее не встречавшийся) тип головной боли у пациента с раком |
метастазирование |
нейровизуализацияа, исследование спинномозговой жидкостиб |
|
болезнь Лайма |
менингит и энцефалит |
нейровизуализацияа, исследование спинномозговой жидкостиб |
|
СПИД |
оппортунистические инфекции, опухоль мозга |
нейровизуализацияа, исследование спинномозговой жидкостиб |
|
а КТ или МРТ; б после исключения повышения внутричерепного давления |
||
2. Дополнительные обследования: нейровизуализация (КТ, МРТ, в частности ангио-КТ, ангио-МРТ), люмбальная пункция, ультразвуковое допплеровское исследование шейных и позвоночных сосудов, анализ крови при подозрении на вторичный характер головной боли и поиске ее причины. Выполнение нейровизуализирующего исследования показано в следующих ситуациях:
1) внезапная однократная головная боль, особенно такая, которую пациент описывает как «впервые в жизни такая сильная головная боль»;
2) хроническая головная боль;
3) головная боль, сохраняющаяся после травмы головы;
4) всегда односторонняя головная боль;
5) новая ежедневно персистирующая головная боль;
6) очень сильная головная боль, которая не проходит при лечении;
7) нарастающая интенсивность или частота приступов головной боли;
8) головная боль с аурой, отличающейся от зрительной;
9) головная боль с затяжной аурой или очаговой неврологической симптоматикой;
10) головная боль, появившаяся после 50 лет;
11) головная боль у пациента с другим серьезным заболеванием (новообразования, СПИД);
12) головная боль у пациента с такими симптомами, как лихорадка, ригидность мышц затылка, тошнота, рвота;
13) головная боль и наличие одного или нескольких эпилептических припадков в анамнезе;
14) головная боль у пациента, у которого подтвержден отек диска зрительного нерва при обследовании глазного дна, когнитивные нарушения или характерологические изменения;
15) головная боль у пациента с гиперкоагуляцией, тромбозом в анамнезе или семейном анамнезе, или у беременной.
Проведение нейровизуализирующих исследований, обычно, не требуется, если жалобы и анамнез соответствуют одному из типичных и частых проявлений головной боли (мигрень, головная боль напряжения), а при объективном обследовании (в т. ч. неврологическом) не выявлено отклонений от нормы.
Диагностические критерии
1. Мигрень (без ауры):
1) ≥5 приступов, отвечающих критериям 2–4;
2) приступы головной боли, длящиеся 4–72 ч (нелеченные или неэффективно леченные);
3) головная боль, имеющая ≥2 следующих особенностей:
а) односторонняя локализация;
б) пульсирующего характера;
в) умеренной или сильной интенсивности;
г) усиливается при обычной физической активности (напр., при подъеме или спуске по лестнице) или вынуждает к ее избеганию;
4) приступ сопровождается ≥1 из таких симптомов:
а) тошнота и рвота;
б) повышенная чувствительность на свет или звук;
5) головная боль не соответствует другим нарушениям. Если перед приступом боли появляются обратимые симптомы, такие как нарушения зрения, снижение мышечной силы, нарушения слуха или речи (продолжающиеся 5–60 мин), из которых ≥1 односторонние то это — мигрень с аурой.
Особенно невыносимой формой мигрени является хроническая мигрень, которую диагностируют на основании следующих критериев: головная боль в течение ≥15 дней в мес., из которых на протяжении ≥8 дней в мес. имеющиеся вышеуказанные критерии мигрени, при условии, что данная ситуация длится ≥3 мес., и развившейся вследствие эволюции ранее существовавшей эпизодической мигрени.
2. Тригеминально-вегетативная головная боль, в частности, кластерная головная боль:
1) ≥5 приступов, отвечающих критериям 2–4;
2) односторонняя сильная или очень сильная головная боль, локализованная в области орбиты, супраорбитальной или височной областях, длительностью (без лечения) 15–180 мин;
3) ≥1 из следующих симптомов:
а) ≥1 из следующих симптомов на стороне боли — покраснение конъюнктивы и/или слезотечение, отек слизистой носа или водянистые выделения из носа, отек век, покраснение области лба и лица, сужение зрачка и/или глазной щели;
б) беспокойство и возбуждение;
4) приступы головной боли появляются с частотой от 1 в 2 дня до 8 в день;
5) головная боль, которая не связана с другими нарушениями. Диагностика отдельных типов тригеминально-вегетативной головной боли базируется, прежде всего, на критериях частоты и времени продолжения отдельных приступов. Эпизоды головной боли при приступообразной гемикрании встречаются чаще (≥20 в сут), но продолжаются, как правило, короче (2–30 мин). Приступы SUNCT возникают еще чаще (до 100 в сут) и продолжаются, как правило, <1 мин.
3. Головная боль, вызванная злоупотреблением ЛС:
1) возникает ≥15 дней в мес. у пациента, регулярно злоупотребляющего в течение ≥3 мес. ≥1 ЛС, которое можно применять в режиме по необходимости и/или для симптоматического лечения головной боли;
2) возникает или существенно усиливается в период злоупотребления ЛС;
3) исчезает или возвращается к предыдущей форме в течение 2 мес. после отмены ЛС, которым злоупотребляют. Критерий злоупотребления присутствует, если пациент принимает анальгетик ≥15 дней в мес., любой другой анальгетик или комбинацию ЛС (без злоупотребления любым из этих ЛС отдельно) ≥10 дней в мес.
Лечение мигрени
1. Легкая и умеренная мигренозная головная боль: НПВП п/о, среди них — ацетилсалициловая кислота (АСК) (препараты и дозы →табл. 16.12-1) и комбинированные препараты (парацетамол и НПВП в сочетании с кофеином или эрготамином). Необходимо применить соответственно высокую дозу (например, АСК ≥1000 мг), лучше сразу в начале приступа или в фазе мигренозной ауры. Если один препарат окажется неэффективным, можно попробовать другой из той же группы. Препарат из той же группы можно использовать также в случае тяжелого приступа (особенно АСК), если раньше определена его эффективность у данного больного.
|
Название и форма |
Дозировка |
||
|
среднее |
максимальное |
||
|
ацеклофенак: табл. покрытые оболочкой; порошок для приготовления раствора п/о |
100 мг 2 × в день |
100 мг 2 × в день |
|
|
ацеметацин |
|||
|
капс. |
60 мг 2–3 × в день |
600 мг/сутки |
|
|
капс. пролонгированного высвобождения |
90 мг 1–2 × в день |
300 мг/сутки |
|
|
целекоксиб: капс. |
200 мг 1 × в день или 100 мг 2 × в день |
200 мг 2 × в день |
|
|
дексибупрофен: табл. покрытые оболочкой |
200–400 мг 3 × в день |
1,2 г/сутки |
|
|
декскетопрофен: табл. покрытые оболочкой гранулы для приготовления раствора п/о раствор для инъекций |
25 мг 3 × в день |
75 мг/сутки |
|
|
диклофенак |
|||
|
табл., капс. |
50–200 мг/сутки в 2–3 разделенных приема |
225 мг/сутки |
|
|
табл. пролонгированного высвобождения, капс. пролонгированного высвобождения, капс. с модифицированным высвобождением |
75–100 мг 1 × в день или 150 мг/сутки 1 × в день, или в 2 разделенных приема |
150 мг/сутки |
|
|
суппозитории внутриректальные капс. |
50–150 мг/сутки в 2–3 разделенных приема |
150 мг/сутки |
|
|
раствор для в/м инъекций |
75 мг 1 × в день |
75 мг 2 × в день |
|
|
аэрозоль на кожу, гель, лечебный пластырь |
местно несколько раз в день |
||
|
этофенамат: гель, крем, аэрозоль на кожу |
местно несколько раз в день |
||
|
ибупрофен |
|||
|
различные препараты для приема п/o |
ревматические болезни: 400–800 мг 3–4 × в день, анальгетическое действие 200–400 мг 4–6 × в день |
3,2 г/сутки |
|
|
крем, гель |
местно |
||
|
индометацин |
|||
|
табл. пролонгированного высвобождения |
75 мг 1–2 × в день |
75 мг 2 × в день |
|
|
аэрозоль, мазь |
местно несколько раз в день |
||
|
кетопрофен |
|||
|
табл. |
100 мг 1–2 × в день |
300 мг/сутки |
|
|
капс. |
50 мг 3 × в день |
300 мг/сутки |
|
|
табл. с модифицированным высвобождением |
150 мг 1 × в день или в 2 разделенных приема |
150 мг 2 × в день |
|
|
табл. пролонгированного высвобождения, капс. пролонгированного высвобождения |
100–200 мг 1 × в день |
200 мг 1 × в день |
|
|
суппозитории |
100 мг 1–2 × в день |
300 мг/сутки |
|
|
гель |
местно 2 × в день |
||
|
накожный спрей |
3–4 дозы 1–3 × в день |
48 доз на сутки |
|
|
раствор для в/м инъекций |
100 мг 1–2 × в день |
300 мг/сутки |
|
|
мефенаминовая кислота |
|||
|
табл. |
250 мг 4 × в день |
||
|
суппозитории |
500 мг 1–3 × в день |
500 мг 4 × в день |
|
|
тиапрофеновая кислота: табл. |
300 мг 2 × в день |
||
|
лорноксикам: табл. |
8 мг 1–2 × в день |
16 мг/сутки |
|
|
мелоксикам |
|||
|
табл. |
7,5–15 мг 1 × в день |
15 мг 1 × в день |
|
|
суппозитории |
7,5–15 мг 1 × в день |
15 мг 1 × в день |
|
|
раствор для в/м инъекций |
15 мг 1 × в день |
15 мг 1 × в день |
|
|
набуметон: табл. |
1–2 g 1 × в день или 0,5–1 г 2 × в день |
2 г/сутки |
|
|
напроксен |
|||
|
табл. |
250–500 мг 2 × в день |
1,5 г/сутки |
|
|
суппозитории |
250–500 мг 2 × в день |
1,5 г/сутки |
|
|
гель |
местно 2–6 × в день |
||
|
нимесулидa: табл., гранулы для приготовления пероральной суспензии |
100 мг 2 × в день |
||
|
пироксикамб |
|||
|
табл., раствор для в/м инъекций |
20 мг 1 × в день или 10 мг 2 × в день |
40 мг/сутки |
|
|
диэтиламина салицилат: крем, гель |
местно 3–4 × в день |
||
|
a не показан при лечении ДОА; учитывая риск повреждения печени, следует применять в качестве лекарственного препарата второго ряда выбора, в минимальной эффективной дозе и в течение максимально короткого времени (макс. 15 дней) б Не следует применять при ДОА в связи с высоким риском кровотечения из пищеварительного тракта. |
|||
2. Сильная и умеренная мигренозная головная боль:
1) препараты из группы селективных агонистов рецепторов 5-НТ1 (триптаны) →табл. 1.9-2. Лучше применить как можно раньше (не во время ауры), но могут быть эффективными также уже во время развившегося приступа. Если один из триптанов неэффективен, следует попробовать другой. Если боль быстро усиливается (<30 мин), имеет место рвота или сопутствующие мигрени симптомы сильно выражены → следует применять препарат быстрого действия, который растворяется на языке (ризатриптан, золмитриптан — доступен в табл., которые распадаются в ротовой полости), п/к (суматриптан), интраназально (суматриптан) или ректально (суматриптан). Во время употребления ЛС могут появиться возбуждение, тревога, ощущение тяжести в грудной клетке, ощущение напряженности в затылке, спазм в горле, онемение (парестезии) рук; эти симптомы преходящие, но могут быть неприятными, и пациент, который не был предупрежден о возможности их появления, отказывается от приема следующей дозы ЛС, даже при их полной эффективности. Противопоказания: ишемическая болезнь сердца (в частности, стенокардия Принцметала, перенесенный инфаркт миокарда), плохо контролируемая артериальная гипертензия, мигрень с аурой из ствола мозга (раньше «мигрень основного типа»), с гемипарезом или аурой иной, чем зрительная, нарушения ритма сердца, перенесенный эпизод ТИА, беременность; не используется до истечения >24 ч после применения препарата алкалоида спорыньи.
|
Лекарство и препараты |
Форма |
Доза |
|
альмотриптан |
табл. |
12,5 мг, можно повторить через 2 ч, макс. 25 мг/сут |
|
элетриптан |
табл. |
40 мг, можно повторитьа через 2 ч, макс. 80 мг/сут |
|
фроватриптан |
табл. | 2,5 мг, можно повторить через 2 ч, макс. 7,5 мг/сут |
|
наратриптан |
табл. |
2,5 мг, можно повторить через 4 ч, макс. 5 мг/сут |
|
ризатриптан |
табл. (пероральный лиофилизат) |
10 мг (5 мг, если пациент принимает пропранолол), можно повторить через 2 ч, макс. 20 мг/сут; быстрое начало действия |
|
суматриптан |
табл. |
50–100 мг, до 300 мг/сут в разделенных дозах, с промежутками между приемами ≥2 ч |
|
п/к |
6 мг, можно повторить через 1 ч, макс. 12 мг/сут |
|
|
интраназальный аэрозоль |
20 мг, можно повторить через 2 ч, макс. 40 мг/ч |
|
|
ректальные свечи |
25 мг, можно повторить через 2 ч, макс. 50 мг/сут |
|
|
золмитриптан |
табл. (обычные или растворимые в ротовой полости) |
2,5 мг, можно повторить (2,5 мг или 5 мг) через 2 ч, макс. 10 мг/сут |
|
a если первая доза не привела к улучшению, не назначайте следующие дозы во время этого же приступа. |
||
2) при непереносимости или противопоказаниях к использованию триптанов можно использовать (в начале симптомов) дигидроэрготамин 1–2 мг п/о. Противопоказания: плохо контролируемая артериальная гипертензия, ишемическая болезнь сердца, заболевания периферических артерий, нарушение функции печени или почек, сепсис, беременность.
3) учитывая достаточно частое наличие тошноты или рвоты необходимо как можно быстрее применить противорвотный препарат — метоклопрамид 10–20 мг п/о или 10 мг в/м, в/в (противопоказан беременным).
3. Мигренозное состояние (приступ мигрени с фазой головной боли >72 ч; если боль временно уменьшается или проходит, такой перерыв длится не более 4 ч): можно применить метоклопрамид 10 мг в/в в течение 1–2 мин или тиетилперазин 6,5–13 мг в/в, дексаметазон 10 мг в/в, суматриптан 6 мг п/к (если в течение последних 24 ч пациент не принимал алкалоидов спорыньи или высоких доз триптанов). Необходима госпитализация, особенно в случае обезвоживания, зависимости от анальгетиков или эрготамина, или сосуществования неврологического, системного или психического заболевания.
4. Профилактическое лечение: должно продолжаться ≥3 мес., оптимально ≈6 мес.
1) ЛС первого выбора: метопролол 50–200 мг/сут, пропранолол 40–240 мг/сут, флунаризин 5–10 мг/сут, противоэпилептические препараты (вальпроевая кислота 500–1800 мг/сут, топирамат 25–100 мг/сут; противопоказаны женщинам детородного возраста);
2) ЛС второго выбора (ЛС, эффективность которых доказана, однако, менее эффективны, или вызывают больше нежелательных явлений, чем ЛС первого выбора): амитриптилин, венлафаксин, напроксен, бисопролол;
3) новые препараты: эренумаб 70 или 140 мг п/к 1 раз в месяц, отличается очень хорошей переносимостью и удобством использования, эффект проявляется в течение нескольких дней от первого приема;
4) нефармакологические методы: чрескожная стимуляция супраорбитальных нервов (устройство Cefaly), стимуляция затылочных нервов, неинвазивная вагусная стимуляция, транскраниальная магнитная стимуляция (ТМС);
5) профилактика менструальной мигрени: напроксен в виде натриевой соли 550 мг 2 раза в день п/о за неделю до менструации и в течение менструации, или наратриптан 1 мг два раза в день в течение 5 дней, начиная за 2 дня до ожидаемой менструации, или фроватриптан 2,5 мг 2 раза в день в течение 6 дней во время менструального цикла, или заместительная терапия эстрогенами (не менее чем 100 мкг в течение 6 дней во время менструации).
5. Лечение хронической мигрени: противоэпилептические препараты (топирамат 100–200 мг/сут, вальпроевая кислота 500–1800 мг/сут; противопоказаны женщинам детородного возраста), ботулотоксин типа А 155–195 ЕД (полная доза на 1 серию) согласно соответствующей схеме ввести в мышцы головы, эренумаб.
Экстренное лечение кластерной головной боли
Лечить отдельные приступы трудно, поскольку длительность кластерной боли относительно короткая и почти все классические анальгетические препараты не приносят желаемого эффекта, пока приступ не пройдет сам. Исключением является введение 6 или 12 мг суматриптана п/к. ЛС можно ввести повторно через 24 ч. Имеются данные об эффективности суматриптана в виде интраназального аэрозоля (20 мг) и золмитриптана в виде интраназального аэрозоля (5 мг) или п/о (10 мг). Можно использовать эрготамин (особенно в виде интраназального аэрозоля). Эффективным методом лечения отдельного приступа является подача кислорода в виде ингаляции (100 %, скорость 7 л/мин, в течение 10 мин); в 60–70 % случаев заметный эффект наступает уже через ≈5 мин.
Лечение приступообразной гемикрании
Препаратом выбора в случаях приступообразной гемикрании является индометацин, вначале в дозе 50–100 мг 2 × в день (хороший ответ на индометацин дополнительно подтверждает диагноз этой болезни).
Лечение головной боли, вызванной чрезмерным употреблением ЛС
Препараты, которые применяют по необходимости, абсолютно противопоказаны, поскольку именно они (в случае чрезмерного употребления) являются причиной головной боли. Пациенту следует объяснить механизм, который привел к появлению головной боли этого типа, и убедить в необходимости прекращения чрезмерного приема употребляемых препаратов. Немедленное прекращение лечения рекомендуется в случае чрезмерного употребления анальгетиков, эрготамина или триптанов, постепенное — в случае опиоидов, бензодиазепинов и барбитуратов. Госпитализация во время отмены препарата оправдана у пациентов, чрезмерно употребляющие опиоиды, бензодиазепины или барбитураты, у больных с тяжелым, ранее существовавшим психическим или физическим заболеванием и у пациентов после ранее неудачных попыток отменить препарат в амбулаторных условиях. У некоторых пациентов отмена препарата может быть облегчена после использования профилактического ЛС, напр., такого как топирамат 100 мг/сут (макс. 200 мг/сут), кортикостероиды (преднизон или преднизолон, ≥60 мг/сут) или амитриптилин (макс. 50 мг/сут). Применение препарата, облегчающего отмену, следует начинать не позднее дня отмены чрезмерно употребляемого препарата. После успешной отмены чрезмерно употребляемого ЛС, пациенту следует проходить периодические контрольные осмотры и продолжить образовательную деятельность с целью предотвращения рецидивов симптомов.
× Закрыть
Большинство людей, испытывающих головные боли, предпочитают «заглушать» их таблетками, не задумываясь, что подобная реакция организма сама по себе — показатель проблем. Болезненные ощущения как таковые не являются заболеванием, но могут быть едва ли не единственным симптомом, позволяющим вовремя диагностировать целый ряд опасных болезней.
Причины возникновения головной боли
В зависимости от вида, болевые ощущения свидетельствуют о различных проблемах в организме.
Головная боль в висках может быть вызвана целым рядом причин — от резких перепадов артериального давления до интоксикации или инфекции. Для некоторых заболеваний височная боль является симптомом, позволяющим поставить диагноз на ранней стадии.
Причинами головной боли в затылке чаще всего являются такие болезни, как шейный остеохондроз, шейный спондилез, уплотнение (повышение тонуса) мышц шейного отдела, гипертония.
Возникновение головной боли в области лба может свидетельствовать о воспалительных заболеваниях, таких как фронтит, о повышенном внутричерепном давлении, защемлении затылочного нерва. Этот вид болевых ощущений сопровождает и такие тяжелые болезни, как менингит, пневмония, малярия, тиф.
Боли в области глаз могут быть симптомом вегетативной дисфункции, мигрени, а также глаукомы и ряда иных глазных заболеваний. Несвоевременное обращение к врачу может привести к серьезным проблемам со зрением.
Обратите внимание!
Причиной частых головных болей может быть целый ряд факторов: стрессы, перенапряжения, различные инфекционные болезни и воспалительные процессы, пищевая непереносимость и многие другие. Регулярное повторение болевых ощущений свидетельствует о том, что проблемы в организме носят хронический характер и требуют обязательного обращения к специалисту для диагностики и лечения.
Сильные головные боли часто вызваны такими причинами, как мигрень, перепады давления, гайморит, черепно-мозговые травмы и инфекционные заболевания. Если болезненные ощущения нарастают — это верный признак отклонений в работе организма.
Длительные головные боли особенно опасны, так как являются симптомами таких серьезных заболеваний, как менингит, поражения нервной системы (арахноидит, энцефалит), туберкулез, сифилитическое поражение нервной системы, паразитарные заболевания. Продолжительные боли могут свидетельствовать и об опухоли мозга.
Причиной пульсирующей головной боли чаще всего оказывается мигрень. Но это не исключает и других возможных заболеваний: отит, заболевания глаз (например, глаукома), синуситы, проблемы с сосудами головного мозга (сосудистые поражения головного мозга, нарушение оттока ликвора, нарушение венозного оттока), различные инфекции. Степень опасности этого вида болевых ощущений зависит от их локализации, силы и продолжительности.
Резкая головная боль зачастую вызвана спазмами сосудов головного мозга при шейном остеохондрозе, гипертоническим кризом. Самые опасные — сосудистые катастрофы — разрыв аневризмы, внутричерепные кровоизлияния. Помимо этого, причиной болевых ощущений может стать стресс, нервное перенапряжение, прием некоторых препаратов и употребление вредных продуктов питания.
Виды заболевания
Мигрень обычно характеризуется сильной пульсирующей головной болью, сопровождающейся тошнотой, непереносимостью яркого света и сильных запахов, общей слабостью. Боль, как правило, имеет односторонний характер. Продолжительность приступа может быть от нескольких часов до трех дней. Наиболее подвержены мигрени женщины в возрасте от 25 до 35 лет.
Головная боль напряжения (боль тензионного типа, самая обычная и распространенная головная боль) чаще всего несильная, но может регулярно повторяться и продолжаться до недели. Характер боли давящий или сжимающий, может распространяться как на всю голову, так и на ее часть — затылок, лоб, темя. Возникает этот вид болевых ощущений у тех, кто по роду деятельности часто испытывает длительное мышечное напряжение (вынужденная поза во время работы за компьютером, вождения автомобиля, неудобное положение во время сна), постоянно подвергается психоэмоциональным нагрузкам.
Кластерная головная боль (хортоновская) — один из самых тяжелых видов боли. Человек испытывает продолжительные приступы очень сильных болевых ощущений пульсирующего характера. Обычно боль односторонняя, в области лба или глаза, иногда сопровождается покраснением, отеком, слезами. Приступы, как правило, продолжаются от 20-ти минут до полутора часов, но в тяжелых случаях могут повторяться несколько раз в сутки в течение нескольких недель. Чаще всего этому виду боли подвержены мужчины среднего возраста.
Головная боль, вызванная инфекциями, обычно сопровождается температурой, ознобом. При ОРВИ и гриппе болевые ощущения не слишком сильные, как правило, в височной, лобной частях или у глаз. У больных проявляются типичные симптомы простудных заболеваний: кашель, насморк, слабость. По мере выздоровления или после принятия жаропонижающих препаратов болезненные ощущения снижаются или исчезают. При менингите головная боль острая, пульсирующая, с температурой 37,5 градусов и выше, дополнительным симптомом является рвота. В этом случае больному требуется срочная госпитализация. Реже встречаются другие инфекционные и бактериальные заболевания, при которых характер головной боли может быть разным, но почти всегда она сопровождается другими неврологическими симптомами.
Посттравматическая головная боль возникает при ушибе или сотрясении головного мозга, повреждении черепа или шейного отдела позвоночника. Характер и локализация боли напрямую зависят от типа травмы. Болевые ощущения могут проявиться сразу или по прошествии времени.
Синусная головная боль возникает из-за воспаления в области носовых пазух, обычно сопровождается отеками слизистой, выстилающей пазухи и носовую полость, заложенностью носа и насморком. Для этого типа характерны болезненные ощущения в лобной и околоносовой части лица, которые могут продолжаться до полного излечения основного заболевания.
Головные боли, связанные с повышенным внутричерепным давлением, очень сильные, могут сопровождаться тошнотой, непереносимостью яркого света. Как правило, болит вся поверхность головы, иногда и область вокруг глаз. Болезненные ощущения «давящие» или «распирающие». Наиболее часто этот вид боли наблюдается у пациентов, когда-либо перенесших черепно-мозговые травмы, а также после родовых травм.
Головные боли, связанные с поражением тройничного нерва, обычно длятся всего несколько секунд, но очень мучительны. Боль возникает в любой области лица во время употребления пищи или разговора. По мнению большинства врачей, наиболее распространенной причиной поражения тройничного нерва и сопутствующих головных болей являются кариес, стоматит, неправильный прикус, а также гаймориты. В группу риска, таким образом, входят все, кто имеет проблемы с состоянием зубной полости.
Диагностика
При обращении в клинику с жалобами на головную боль пациент проходит через несколько этапов обследования. Для начала врач в ходе опроса уточняет характер и продолжительность болевых ощущений, их локализацию, сопутствующие и провоцирующие факторы. Для первичной диагностики некоторых заболеваний достаточно пройти осмотр у специалистов: невролога, отоларинголога, стоматолога, окулиста. Но в ряде случаев не обойтись без современных медицинских исследований.
- Электроэнцефалография (ЭЭГ) — позволяет судить о состоянии и работе головного мозга в целом, заметить отклонения от нормального функционирования, выявить сосудистые поражения мозга, косвенные признаки опухоли, гематомы.
- Рентген — помогает определить наличие гидроцефалии, травмы, синусита.
- Магнитно-резонансная томография (МРТ) используется для диагностики опухолей, хронических и острых нарушений мозгового кровообращения, последствий инсульта, синуситов и многих других заболеваний.
- Компьютерная томография (КТ) — показывает наличие кровоизлияний, изменения структуры ткани головного мозга, церебральных сосудов. КТ головного мозга позволяет определить наличие опухолей, кист, аневризм, тромбозов, атеросклероза.
- Электромиография (ЭМГ) — применяется для диагностики заболеваний нейромышечной системы, повреждений нервов.
- Ультразвуковая диагностика (УЗИ) головы выявляет атеросклероз, различные проблемы с сосудами (аномалии развития сосудов, изменение просвета артерий, изменение хода артерий в канале, связанные с выраженным остеохондрозом), аневризмы, патологии кровотока.
- Лабораторные методы исследований применяются, главным образом, для обнаружения у пациента инфекций и воспалений, аутоиммунных процессов и нарушений обмена холестерина.
Альтернативный взгляд на причины и диагностику головных болей
Традиционная китайская медицина (ТКМ) к данной проблеме относится иначе. Для восточного доктора боль — симптом дисбаланса в организме. Нарушить баланс могут различные патогенные факторы:
- внешние патогены — это ветер, холод, сырость и жара. Они могут воздействовать на организм как по отдельности, так и в совокупности;
- внутренние факторы — патологии селезенки, печени, почек. Патологию внутренних органов вызывает чрезмерное употребление сладкой и жирной пищи, перенапряжение, образ жизни в отрыве от биологических часов, депрессия, длительный прием антидепрессантов и других лекарственных препаратов, а также травмы ветвей кровеносных сосудов (коллатерий).
Внешние и внутренние патогены нарушают циркуляцию жизненной энергии Ци и крови. Это вызывает интоксикацию организма, и в результате возникает головная боль.
Диагностика головной боли доктором ТКМ
Диагностика по традициям Востока проводится без аппаратных исследований и анализов. Доктор ТКМ опрашивает пациента, оценивает запах тела, состояние глаз, кожи, волос, смотрит на осанку, движения пациента, слушает громкость голоса, частоту дыхания. Особое внимание уделяет пульсовой диагностике.
В ходе диагностики китайский специалист определяет первопричину заболевания и назначает индивидуальную программу лечения. В зависимости от причины ставят один из восьми диагнозов:
- Мигрень. Застой крови.
Головная боль распространяется по всей зоне поражения. Периодически может наблюдаться невосприимчивость к лечению. Сопровождается тошнотой, повышением давления, непереносимостью громкого шума или яркого света. Пульс — слабый. Язык — красный или с красными пятнами. - Мигрень. Недостаточность снабжения печени кровью.
Причина — в нарушении функции селезенки, а именно в ее неспособности производить достаточно крови. Головная боль сопровождается учащенным сердцебиением, чувством беспокойства, плохим аппетитом, вялостью, усталостью. Пульс — слабый. Язык — с тонким белым налетом. - Мигрень. Реакция печени на стресс, гнев.
Головная боль поражает правую или левую сторону головы. Сопровождается тошнотой, рвотой, головокружением, раздражительностью, ощущением удушья, покрасневшим лицом. Может появиться сухость и горький привкус во рту, звон в ушах. Пульс — напряженный. Язык — красный с тонким желтым налетом. - Мигрень. Застой Ци.
Головная боль часто появляется из-за слишком долгого сна или недосыпания. Сопровождается появлением варикоза, сосудистой сетки, раздражительностью. У женщин могут наблюдаться темные менструальные выделения. Пульс — волнообразный. - Головная боль. Атака холодного ветра.
Холод и ветер препятствуют течению Ци и крови. Острая боль распространяется на затылок и шею, может сопровождаться болью в костях и суставах. Пульс становится напряженным. Язык покрывается тонким белым налетом. - Головная боль. Атака сырого ветра и блокировка сыростью.
Тупая, тяжелая или ноющая головная боль в области затылка и шеи. Сопровождается онемением мышц, лихорадкой, плохим аппетитом, тяжестью в конечностях, отвращением к сырости и холоду. Может появиться боль в животе, рвота, обильное мочеиспускание, диарея. Пульс — медленный. Язык — с белым жирным налетом. - Головная боль. Недостаточность Инь печени.
Боль сопровождается ночной потливостью, ощущением жжения лица, ступней и ладоней, нарушением мочеиспускания, сухостью глаз, сухим стулом, жаждой, усталостью днем и вечером. У женщин, помимо прочего, наблюдаются также приливы. - Головная боль. Атака жаркого ветра.
Боль сопровождается покраснением лица и глаз, лихорадкой, жаждой, запорами. Пульс учащенный. Язык покрывается желтоватым налетом.
Необходимость лечения тем или иным способом определяет врач. Чаще всего это невролог, однако разные причины головной боли могут привести вас в кабинет и к специалисту другого профиля, который также назначит необходимые процедуры. Надеяться на то, что «само пройдет», доктора настоятельно не рекомендуют. Развитие болевого синдрома может привести к усугублению проблем, приводя к спазмам мышц, лимфостазам, гипоксии мозга.
Основные виды лечения, применяемые при головных болях:
- медикаментозное лечение. Пациенту назначают прием препаратов в таблетках или инъекции противовоспалительных средств, обладающих также обезболивающим действием либо местным анестезирующим действием. Иногда оказывается достаточным приема безрецептурных лекарств, а в некоторых сложных случаях приходится проходить целый курс медикаментозных блокад с использованием гормональных препаратов;
- мануальная терапия. Помогает при головной боли напряжения и мигренях. Мануальный терапевт выявит источник боли и поможет вам избавиться от нее. Однако зачастую только мануальной терапии недостаточно, она является лишь дополнительным методом лечения;
- массаж. Также не самостоятельный метод, но важная часть комплексного лечения. Тем не менее, неврологи часто назначают массаж при головной боли после травм, при хронических мигренях и т. д.;
- иглорефлексотерапия — основной метод лечения в ТКМ, признанный также ВОЗ. Заключается в воздействии на определенные точки кратковременным иглоукалыванием. Это активизирует работу органов, связанных с нервными окончаниями, находящимися в этих точках. Запускается процесс самовосстановления организма. Часто пациенты чувствуют улучшение уже после одного–двух сеансов терапии. После курса иглоукалывания, как правило, не только исчезают головные боли, но и улучшается общее состояние организма. Дополнительно к иглорефлексотерапии врач ТКМ может порекомендовать точечный массаж Туйна, скребковый массаж Гуаша и вакуум-терапию для снятия спазмов мышц и улучшения циркуляции крови;
- остеопатия. Еще один вид мануального воздействия: остеопат устраняет причины головной боли, работая с патологическими изменениями в мышцах, суставах, органах. Назначается в комплексе с другими методами;
- физиотерапия. Лечение с помощью ультразвука, воздействия постоянного или переменного тока, магнитного поля, тепла и других физических явлений. Давно доказано, что эффективность физиотерапии превосходит многие другие методы, поэтому для лечения головных болей различного типа часто назначают именно этот метод;
- лечебная физкультура. Еще один из сопутствующих методов. Тщательно подобранные и рассчитанные нагрузки помогают справиться с болевым синдромом, вызванным травмой или перенапряжением;
- инъекции ботокса. Назначаются при головных болях напряжения и мигренях. Препарат вводят в участки спазмированных мышц, что позволяет снять спазм и тем самым купировать головную боль;
- методы экстракорпоральной гемокоррекции (ЭГ). Назначаются при таких заболеваниях, как атеросклероз сосудов головного мозга. Терапия основана на «очищении» крови от избытка холестерина и других веществ, формирующих атеросклеротические бляшки, которые нарушают кровоснабжение органа. Также ЭГ, удаляя из кровотока аутоантитела, существенно повышает эффективность лечения рассеянного склероза и других заболеваний иммунной системы;
- народные средства. Конечно, существует и множество способов избавления от головной боли, известных еще со времен наших бабушек. Это и прикладывание к больному месту разных примочек, и арома-, и фитотерапия. Их эффективность не всегда подтверждается. Следует помнить, что никакие народные «чудодейственные» рецепты не заменят похода к врачу и могут являться лишь дополнительным методом лечения.
Профилактика головных болей
Лучшей профилактикой является выяснение причин болей и их полное устранение. Но впоследствии болевой синдром может возникнуть и из-за других факторов: перенапряжения, скачков давления, депрессии и многих других. Чтобы снизить риск появления неприятных ощущений, нужно попросту избегать ситуаций, в которых они могут возникнуть: стараться высыпаться, избегать переутомления, не злоупотреблять напитками с кофеином. Регулярные физические нагрузки, здоровое питание и свежий воздух — главные факторы поддержания организма в хорошем состоянии.
В большинстве случаев головные боли быстро исчезают, не вызывая осложнений, — скорее всего, причиной является стресс или переутомление. Однако если боль не проходит долгое время или возвращается вновь и вновь, не откладывайте визит к врачу — это может быть опасно для здоровья и даже жизни.
Где могут помочь избавиться от головных болей
Необходимо помнить, что самолечение может принести немалый вред организму. Тем более при возникновении головных болей нужно не просто устранить симптом, а найти первопричину болезни. Для этого необходимо обратиться в медицинское учреждение. В частности, помочь могут китайские специалисты. Выбирать клинику традиционной китайской медицины стоит по тем же параметрам, что и «обычную». Так, обращаться за лечением можно только в лицензированное учреждение с опытной командой специалистов. Причем желательно, чтобы это были непосредственно носители традиции.
В качестве достойного примера можно привести клинику «ТАО». За более чем 12 лет работы это медучреждение завоевало солидную репутацию и доверие пациентов. Лицензия размещена в открытом доступе на сайте клиники, там же есть вся информация об актуальных акциях и спецпредложениях, которые помогут пройти лечение с существенной выгодой. В данном медицинском учреждении работают профессора, кандидаты наук и доктора ТКМ высшей категории из Китая и России. Многие китайские врачи имеют многолетний опыт работы в крупнейших госпиталях у себя на родине.
В клинике «ТАО» предлагают широкий спектр медицинских услуг, в частности иглорефлексотерапию, фитотерапию, различные виды массажа, воздействие на точки акупунктуры теплом. Программа лечения подбирается индивидуально, после всестороннего обследования.
P. S. В клинику «ТАО» обращались за лечением Тутта Ларсен, Владимир Познер и другие медийные личности.
Лицензия на осуществление медицинской деятельности от 30 декабря 2008 года № ЛО-77-01-000911 выдана Департаментом здравоохранения города Москвы.

- Фото
- Отзывы
- Вакансии
- Лицензии
- Страховые партнеры
- Контролирующие организации
- График приема граждан по личным обращениям
- Что надо знать о коронавирусной инфекции?
- Правила для пациентов
- Важно! Посещение клиники во время самоизоляции.
- Онлайн консультация врача
- Корпоративным клиентам
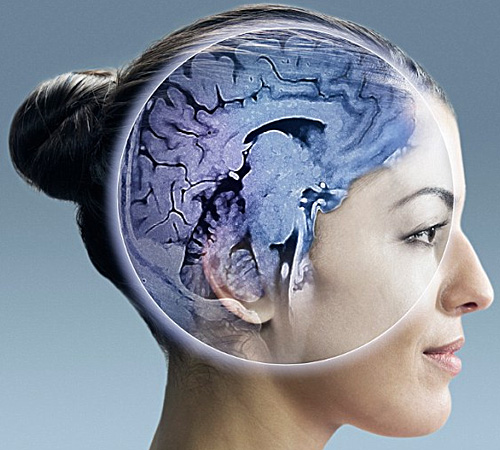
Плановые МРТ исследования головного мозга позволяют провести диагностику дегенеративных или демиелинизирующих заболеваний, оценить состояния головного мозга после перенесенной травмы, заболевания, операции и т.п. Применение МРТ сосудов (МР-ангиографии) позволяет за короткое время, без использования контрастных веществ визуализировать сосуды головного мозга.
Показаниями к МРТ головного мозга являются:
Неотложные состояния:
- Черепно-мозговая травма (МРТ проводится после компьютерной томографии);
- Острое нарушение мозгового кровообращения ишемического или геморрагического характера (МРТ проводится после компьютерной томографии).
Плановые МРТ исследования головного мозга и сосудов головы:
- Подозрение на опухоль головного мозга или его оболочек, гипофиза.
- Диагностика дегенеративных или демиелинизирующих заболеваний.
- Диагностика очаговых воспалительных процессов головного мозга.
- Выявление артериовенозных аневризм головного мозга, стенозов интракраниальных сосудов, сосудистых мальдиформаций.
- Оценка состояния ликворопроводящих путей и ликворосодержащих структур головного мозга (кисты, гигромы, порэнцефалия).
- Выявление аномалий развития мозга.
- Оценка состояния головного мозга после перенесенного нарушения мозгового кровообращения.
- Оценка состояния головного мозга после черепно-мозговой травмы.
- Оценка результатов оперативного лечения заболеваний головного мозга.
- Выявление заболеваний гипофиза.
В офтальмологии:
- объемные поражения орбиты;
- атрофия зрительного нерва.
В оториноларингологии:
- объемные поражения придаточных пазух, носоглотки;
- исключение неврином слуховых нервов.
Магнитно-резонансная ангиография сосудов головного мозга
Применение МРТ сосудов (МР-ангиографии) позволяет за короткое время, без использования контрастных веществ визуализировать сосуды головного мозга.
МР-ангиография (МРА) применяется в качестве скрининг-метода при первичном обследовании больных.
МРТ сосудов позволяет:
- Получить информацию о морфологии;
- Определить размеры сосудистых мальформаций;
- Определить анатомическую локализацию;
- Оценить соотношение узла АВМ с питающими артериями;
- Оценить характер венозного дренажа;
- Определить размеры средних, крупных и гиганских аневризм;
- Различить купол, тело, шейку аневризмы;
- Оценить соотношение шейко-тело;
- Выявить наличие внутрипросветного тромба по прямым признакам.
В сложных диагностических случаях для дифференциации опухоли или сосудистой мальформации дополнительно возможно введение пациенту контрастного препарата. Стоимость МРТ исследования зависит от особенностей проводимой диагностики, например проведения дополнительного исследования сосудов. Цена МРТ исследования с контрастом будет выше. Комплексное МРТ головы может длится до 1 часа.
Преимущества МРТ головного мозга (сосудов) в поликлинике Литфонда:
- Вы получаете качественную расшифровку снимков ведущих специалистов по МРТ диагностике.
- После МРТ не теряя времени Вы можете получить консультацию опытных врачей-неврологов с подробными рекомендациями по лечению и пройти лечение под контролем высококвалифицированных врачей!
- Не тратя времени на поиск неврологических клиник или неврологических центров. В поликлинике Литфонда представлен весь комплекс процедур необходимый для диагностики и лечения головной боли и нарушения мозгового кровообращения. К Вашим услугам все виды физиотерапии, аппаратное вытяжение шейного отдела позвоночника, мануальные-терапевты высшей категории, лечебный массаж.
Записывайтесь на МРТ исследование и консультацию невролога по тел: +7 (495) 150-60-01
Услуги и цены Внутривенное введение контрастного вещества (включая стоимость контраста) 4 150 руб. Прием врача-невропатолога лечебно-диагностический, первичный, амбулаторный 1 800 руб. МРТ головного мозга 5 000 руб. МРТ артерий головного мозга 5 000 руб. МРТ гипофиза 5 000 руб. МРТ головного мозга + ангиография артерий головного мозга 8 000 руб. МРТ кранио-вертебрального перехода и атлантоаксиального сочленения 5 000 руб. МРТ с контрастным усилением (без нативной серии) без стоимости контрастного вещества 5 000 руб. Постников Алексей Анатольевич Заведующий отделением, врач-невролог Врач высшей категории Опыт работы: 35 лет
Постников Алексей Анатольевич Заведующий отделением, врач-невролог Врач высшей категории Опыт работы: 35 лет Кириллова Валентина Васильевна Врач-невролог Врач высшей категории Опыт работы: 50 лет
Кириллова Валентина Васильевна Врач-невролог Врач высшей категории Опыт работы: 50 лет Макарова Елена Юрьевна Врач-невролог Врач высшей категории Опыт работы: 32 года
Макарова Елена Юрьевна Врач-невролог Врач высшей категории Опыт работы: 32 года Хандархаева Наталия Яковлевна Врач-невролог, врач — функциональной диагностики Врач высшей категории Опыт работы: 32 года
Хандархаева Наталия Яковлевна Врач-невролог, врач — функциональной диагностики Врач высшей категории Опыт работы: 32 года Кравцов Андрей Константинович Заведующий кабинетом, врач-рентгенолог Врач высшей категории Опыт работы: 42 года
Кравцов Андрей Константинович Заведующий кабинетом, врач-рентгенолог Врач высшей категории Опыт работы: 42 года Казанская Татьяна Ивановна Врач-рентгенолог Врач высшей категории Опыт работы: 33 года
Казанская Татьяна Ивановна Врач-рентгенолог Врач высшей категории Опыт работы: 33 года