Евгений Соколов, врач-невролог, вертебролог ГКБ им И.В. Давыдовского об обострении остехондроза, боли в спине и простых методах профилактики.
Боль в спине и конечностях одно из самых распространенных расстройств. Она является второй по частоте причиной обращений за медицинской помощью после респираторных заболеваний. Около половины людей трудоспособного возраста в течение жизни переносят эпизоды болей в спине и длительной утраты трудоспособности.
Содержание
- Записаться на прием
- Шейный остеохондроз: симптомы и лечение
- Остеохондроз шейного отдела позвоночника: симптомы
- Симптомы у женщин
- Стадии развития остеохондроза
- Причины и факторы риска
- Чем опасен шейный остеохондроз
- К какому врачу обратиться
- Диагностика
- Как лечить шейный остеохондроз
- Возможные осложнения и последствия
- Прогноз
- Профилактика шейного остеохондроза
- Врачи
- Способы лечения остеохондроза
- Причины остеохондроза
- Симптомы шейного остеохондроза позвоночника
- Признаки шейного отдела остеохондроза
- Степени развития шейного остеохондроза позвоночника
- Опасности шейного остеохондроза
- Диагностика шейного отдела позвоночника
- Лечение шейного остеохондроза позвоночника
- Лечебная физкультура при остеохондрозе шейного отдела
- Массаж при остеохондрозе шейного отдела позвоночника
- Профилактика возникновения шейного остеохондроза
ЧТО ТАКОЕ ОСТЕОХОНДРОЗ
Остеохондроз – заболевание, при котором происходит дегенерация межпозвонковых дисков.
Межпозвоночный диск состоит из фиброзного кольца(концентрические слои прочных соединительнотканных волокон) и студенистого ядрав центре.На долю дисков приходится около четверти длины позвоночника, они выполняют роль амортизаторов — при вертикальном положении,поворотах, наклонах и разгибании позвоночника происходит деформация ядра и фиброзного кольца диска, при прекращении осевых нагрузок оно занимает исходное положение.Значительная нагрузка приходится на диски поясничного и шейного отделов позвоночника, поскольку эти отделы обладают наибольшей подвижностью. Это объясняет факт наибольшей выраженности дегенеративных изменений в шейном и поясничном отделах позвоночника.
Одной из причин дегенерации дисков является их недостаточное питание, которое, в свою очередь, является следствием слабой физической активности человека.
Содержание воды и эластические свойства диска также существенно снижаются с возрастом. Фиброзное кольцо диска теряет свою эластичность, в нём появляются трещины, в которые при каждой новой нагрузке начинает всё более и более внедряться студенистое ядро, перемещаясь к краю диска, при полном разрыве волокон фиброзного кольца содержимое ядра выходит за его пределы – возникает грыжа студенистого ядра. Чаще происходит боковое смещение диска в сторону межпозвонкового отверстия, через которое проходит корешок спинного мозга. В связи с этим наиболее частым проявлением грыжи является сдавливание соответствующего корешка и развитием характерного болевого синдрома(дискогеннаярадикулопатия). Под воздействием импульсов из рецепторов пораженного сегмента мышцы позвоночника рефлекторно напрягаются, их асимметричное напряжение вызывает боковое искривление позвоночника-сколиоз
ФАКТОРЫ РИСКА ВОЗНИКНОВЕНИЯ ОСТЕОХОНДРОЗА
В настоящее время к факторам риска возникновения дорсопатий (болевые проявления остеохондроза) относят:
- наследственную слабость или врожденные дефекты позвоночника;
- травмы позвоночника, которые приводят к структурным изменениям;
- тяжелые и несбалансированные физические нагрузки;
- длительное пребывание в вынужденной и нефизиологической позе (с перекосом и поворотом);
- гиподинамия, малоподвижность, монотонная работа.
Способствующими факторами возникновения остеохондроза и его обострений могут быть различные инфекционные заболевания, охлаждения, переутомления, нарушения питания, в том числе недостаток витаминов, ожирение, вредные для здоровья экологические факторы и привычки, эндокринные нарушения и др.
ЧТО ДЕЛАТЬ, ЕСЛИ ЗАБОЛЕЛА СПИНА
Боль является предупреждающим сигналом и ограждает от наносящих вред воздействий внутри организма. Сначала боль возникает при движении, изменении позы и проходит в покое, по мере прогрессирования заболевания появляется утренняя скованность, которая может продлится 30-60 минут. Продолжительность заболевания может составить несколько недель или месяцев.
Что делать если болит спина?Обязательно в течение первых 3х-5дней (чтобы избежать хронизации болезни) обратитесь к врачу (вертеброневрологу или неврологу). Воспользуйтесь простыми советами, дополнительно к рекомендации врача:
- Необходимо избегать перегрузок.Чтобы избежать проблем, старайтесь постоянно следить за правильным положением тела. Излишний вес увеличивает нагрузку на позвоночник. Не все виды спорта одинаковы полезны. Лучше избегать игровых видов спорта и прыжков и выбирать пешие прогулки, лыжи и плавание — они пойдут позвоночнику только на пользу.
 |
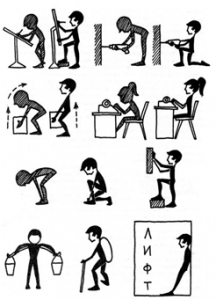 |
- Правильно организовывайте сон, питание и отдых.Для максимального эффекта выбирайте достаточно жёсткий матрас, а лучшим выбором станет ортопедическая подушка.
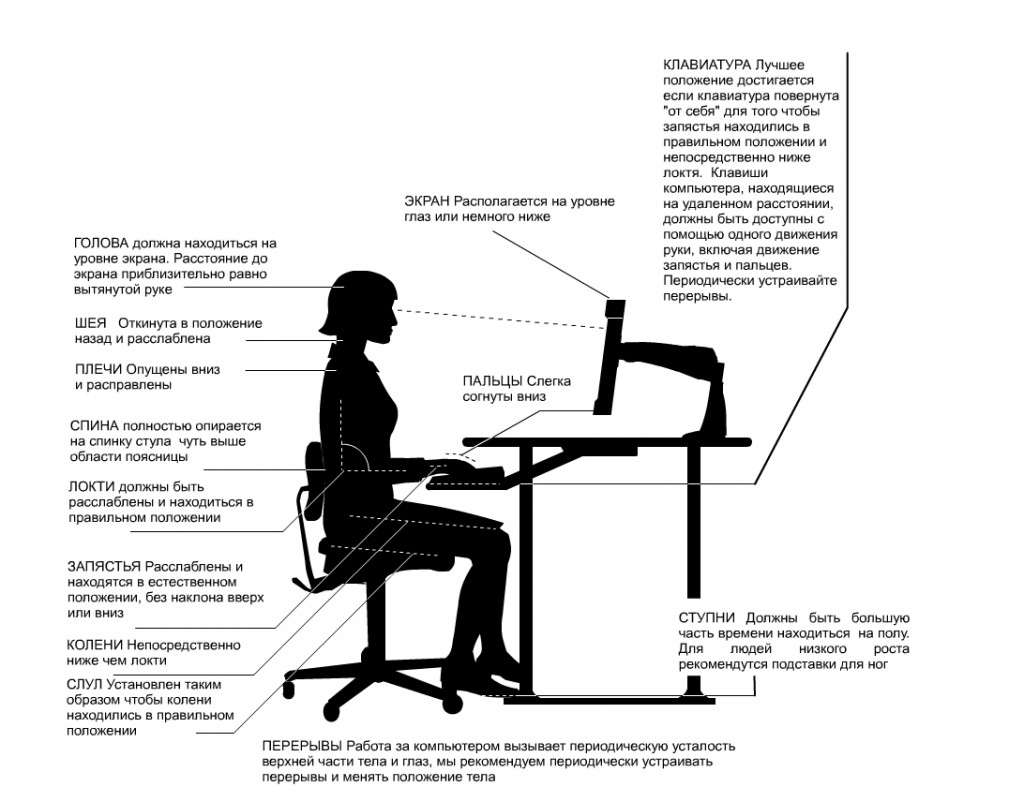
- Правильно организовывайте свое рабочее место. Идеальным будет стул с невысоким сиденьем, наклоненным в сторону спинки, которая должна быть выпуклой в месте поясничного отдела позвоночника(или рекомендуется подкладывать валик).
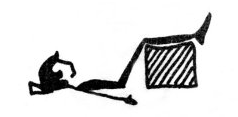
- Лечение положением. При достаточно высоком валике под голенями уменьшается поясничный лордоз, расслабляются «напряженные» мышцы, уменьшается давление на задние отделы дегенерированных дисков поясничного отдела позвоночника, снижается боль. После трудового дня целесообразно провести в этом положении в домашних условиях 30-60 мин перед сном.
- Лечебная гимнастика (ЛФК). Гимнастика формирует крепкий мышечный корсет вокруг позвоночника, посвящайте ей ежедневно 15-25 минут (можно за 2-3 подхода). Комплекс упражнений должен назначаться лечащим доктором в зависимости от интенсивности болей, в конце статьи мы приведем самые распространенные комплексы лечебной гимнастики в зависимости от периода заболевания (острая фаза, ремиссия и пр.)
РЕКОМЕНДАЦИИ ДВИГАТЕЛЬНОГО РЕЖИМА В ОСТРОМ ПЕРИОДЕ
В остром периоде при наличии острых болей следует соблюдать строгий постельный режим. ЛФК применяется главным образом с гигиенической целью и носит общеукрепляющий характер. Упражнения, вызывающие боль, следует ограничить по амплитуде, степени мышечного напряжения или исключить совсем. Очень важно не заниматься через боль и все делать очень медленно, повторяя по 8-10 раз каждое упражнение.
При движениях нижними конечностями не допускать увеличения поясничного лордоза (изгиб позвоночного столба вперед), что может усилить болевой синдром. На втором этапе острого периода при некотором снижении интенсивности болей следует осторожно включать изометрические упражнения для тренировки мышц брюшного пресса и больших ягодичных мышц.
С уменьшением болевого синдрома возможности применения специальных и общеразвивающих упражнений увеличиваются. В этом периоде кроме упражнений, увеличивающих силу мышц брюшного пресса и мышц-разгибателей бедра, важное значение приобретают упражнения, со сгибанием поясничного отдела позвоночника.
При выборе как специальных, так и общеразвивающих упражнений важно проследить за тем, чтобы они не увеличивали поясничный лордоз. Болевые ощущения являются сигналом к изменению структуры упражнения (в сторону облегчения) или к исключению его. В конце второго периода следует постепенно включать упражнения, увеличивающие силу мышц спины, их можно выполнять по круговой системе 2-3 раза. Они являются наиболее важными. Количество повторений специальных упражнений довести до 15-50 раз. Темп выполнения упражнений можно постепенно увеличивать.
В периоде ремиссии добавляются упражнения на увеличение подвижности позвоночного столба. Однако упражнения, направленные на решение этой задачи следует проводить осторожно и в облегченных исходных положениях. Следует добиваться автоматизма поддержания специфической осанки в положении стоя и в ходьбе, когда поясничный отдел позвоночника изогнут.Количество повторений специальных упражнений второго периода увеличиваются до 50-100 раз (можно в разбивку в течение дня). Вэтом периоде рекомендуется применение ЛФК в бассейне, но гимнастика в бассейне не заменяет, а дополняет основные «сухие» занятия.
Из других средств ЛФК рекомендуется применение тех, которые не будут воздействовать в отрицательном плане на дегенерированные диски: плавание, терренкур, лыжи, бегущая дорожка, велоэргометр, упражнения с резиновым бинтом. Применять такие средства как волейбол, теннис (большой и малый), дорожный велосипед, бег по пересеченной местности, быстрые танцы, ритмическую гимнастику следует крайне осторожно, т.к. резкие движения и повороты могут спровоцировать обострение остеохондроза. Упражнения с гантелями предпочтительно выполнять в положении лежа (на спине, животе) для исключения вертикальных нагрузок на позвоночник.
Нежелательными являются упражнения с применением чистого виса из-за сильногонапряжения растянутых мышц туловища, прыжки в глубину с возвышения, упражнения на гребном станке, метания. В любом случае при занятиях ЛФК следует помнить, что постоянная микротравма и перегрузка позвоночника, некоординированные движения, толчки по оси позвоночника подготавливают соответствующий фон для разрыва дегенерированного диска и обострения болевого синдрома.
Комплекс упражнений ЛФК 
Просто и быстро
Записаться на прием
Если вам нужна консультация врача, заполните эту форму
Работаем без выходных и праздников
Шейный остеохондроз: симптомы и лечение
Редко кто сейчас не сталкивается с проявлениями этой широко распространенной болезни: по статистике, около 60% населения в развитых странах в разной степени страдают от проявлений остеохондроза. Основные причины столь широкого распространения – сидячая работа и недостаток движения современного человека.
Раньше шейный остеохондроз у мужчин обычно проявлялся, начиная с 45-50 лет, у женщин – немного позже – 50-55 лет. Но теперь наблюдается стремительное омоложение: типичная картина – заметные признаки болезни у 30-летних, не редки случаи и появление первых симптомов в 20 лет.
Читать еще…
Остеохондроз шейного отдела позвоночника: симптомы
На ранних стадиях болезнь практически не проявляется болезненными симптомами: вы можете почувствовать неприятные ощущения в шее после большой физической нагрузке или длительного сидения в напряженной позе, после резкого движения или наклона головы.
Основные симптомы – головная боль, головокружение и нарушение координации, легкий хруст при движении головы, общая слабость; реже наблюдается слабость рук, онемение языка и нарушение речи, проблемы с дыханием, зрением, слухом, повышенное потоотделение, аномально высокое артериальное давление. Основные зоны – затылок, шея, воротниковая зона. В большинстве случаев одновременно наблюдается всего несколько из перечисленных признаков болезни.
В целом симптоматика остеохондроза не очевидна, часто их маскирует использование обезболивающих препаратов. В этом и состоит одна из его опасностей: большинство симптомов возможны и при других патологиях, что затрудняет диагностику шейного остеохондроза.
Читать еще…
Симптомы у женщин
Особенности женского организма позволяют обнаружить признаки болезни на более ранних стадиях, так как они проявляются достаточно быстро, особенно от 45 до 65 лет. Кроме того, имеется ряд «резервных» симптомов, которые именно у женщин проявляются чаще или ярче выражены:
- резкие скачки давления
- синюшность кожи
- онемение кожных покровов, сопровождающееся покалыванием
- тошнота
Стадии развития остеохондроза
В развитии шейного остеохондроза принято выделять 4 стадии. Но это довольно условное деление, так как большинство симптомов болезни могут проявляться и в других патологиях. Кроме того, реальная степень деградации тканей шейного отдела позвоночного столба может не соответствовать внешне проявляемым симптомам.
Первая стадия (доклиническая)
На начальной стадии симптомы слабо выражены и их часто приписывают стрессам или другим заболеваниям. Чувствуется неприятная скованность в шее, боль при резких движениях или наклонах. На этой стадии вполне можно избавиться от зарождающегося остеохондроза с помощью лечебной гимнастики или просто больше двигаться, скорректировать питание.
Вторая стадия
Боли усиливаются, становятся постоянными, при резких поворотах или наклонах уже сильные. Появляются сильные головные боли, больной начинает быстро уставать, становится рассеянным, периодически немеют участки лица.
Третья стадия
Образование грыжи дисков часто вызывает головокружение, слабость рук, боль отдает в затылок и руки, постоянно ощущается в плечах.
Четвертая стадия
В конце концов межпозвоночные диски разрушаются, они замещаются соединительной тканью. Нервы защемляются, что приводит к трудностям в движении, острой боли, усилению головокружения, появляется шум в ушах.
Причины и факторы риска
Как ни странно, возможность развития остеохондроза у человека обусловлена одним из его эволюционных преимуществ – прямохождении: позвонки давят друг на друга, а с возрастом соединительная ткань деградирует. Как следствие, у пожилых это почти неизбежный процесс. Но есть и множество факторов, способствующие более раннему и интенсивному развитию шейного остеохондроза:
- В первую очередь – это сидячий и малоподвижный образ жизни, часто наблюдающийся в современной жизни (офисные работники, водители и прочие «сидячие» специальности, телевизор, долгие часы за компьютером), отсутствие физических нагрузок
- Напряженные, неестественные позы в процессе работы: например, за компьютером человек часто наклоняется вперед, принимая напряженную позу
- Противоположная причина – слишком высокие, непривычные для данного человек нагрузки; но в зоне риска – даже тренированные спортсмены, например, штангисты;
- Любые причины, нарушающие естественную осанку человека: неудобная обувь, особенно на высоком каблуке, неудачная поза при сне, плоскостопие, ревматизм, сколиоз;
- Излишний вес, что часто вызвано неправильным питанием
- Частые стрессы, сильное нервное напряжение, постоянное переутомление
- Локальное переохлаждение
Читать еще…
Чем опасен шейный остеохондроз
В области шеи сосредоточено много жизненно важных сосудов, артерий, капилляров, поэтому любые нарушения там могут иметь неприятные последствия, включая кислородное голодание, гипертонию, вегетососудистую дистонию.
Шейный остеохондроз поражает сегменты позвоночника, управляющие работой плечевых и локтевых суставов, щитовидной железы, кистей рук и других органов. При остеохондрозе, если его не лечить, велика вероятность защемления нервов, сдавливание сосудов, что неизбежно сказывается на работе других органов.
К какому врачу обратиться
Симптомы остеохондроза шейного отдела обычно слабо выражены, особенно на начальной стадии, кроме того, практически все они свойственные и другим патологиям: в таких условиях лучше всего обратиться к терапевту, который проанализирует ваши жалобы, проведет осмотр и направит на диагностику и к более узкоспециализированному специалисту – неврологу, ортопеду.
Кто будет в дальнейшем проводить лечение, зависит от стадии заболевания и обнаруженных при диагностике нарушениях. Например, при образовании грыжи или смещении дисков может потребоваться помощь травматолога. Массаж и ЛФК, физиотерапия – нехирургические методы лечения, в тяжелых случаях пациент направляется к хирургу.
Диагностика
Так как симптоматика остеохондроза слабо выражены и часто пересекается с другими патологиями, первичный осмотр лучше провести у терапевта или другого специалиста – невролога, ортопеда. Он расспросит вас о болевых и прочих симптомах, проверит подвижность шеи, состояние кожи, равновесие, рефлексы.
Если поставлен первичный диагноз «шейный остеохондроз», врач дальше направит вас на дополнительные исследования. Самым эффективным из них является МРТ, потом – компьютерная томография. Рентгеновские исследования по сравнению с первыми двумя гораздо менее эффективны, особенно при запущенной болезни. Состояние мягких тканей проверяется с помощью УЗИ. Если у врача есть подозрение на повреждение кровеносных сосудов, вас могут направить на дуплексное сканирование сосудов.
Так как некоторые симптомы пересекаются с признаками стенокардии и ишемической болезни сердца, может понадобиться консультация кардиолога, который направит вас на ЭКГ и эхокардиографию.
Как лечить шейный остеохондроз
Реальных, стабильных успехов в лечении шейного остеохондроза можно достичь только при комплексном подходе, который включает лекарственные препараты, массаж воротниковой зоны, лечебную гимнастику, физиотерапию. В особо запущенных случаях может потребоваться хирургическое вмешательство. Естественно, пациент должен исключить или свести к минимуму факторы, способствующие развитию болезни: больше двигаться, лучше питаться и т.д.
Мы настоятельно не советуем прибегать к самолечению, в первую очередь из-за того, что симптомы остеохондроза могут означать совсем другое заболевание: мало того, что выбранные вами препараты не помогут в лечении, они еще могут и повредить. Даже при болевых обострениях не спешите в аптеку за обезболивающим – лучше запишитесь на прием к врачу, а еще лучше – сделайте это заранее, при первых симптомах.
Снятие острой боли
Остеохондроз, особенно на поздних стадиях, сопровождается сильной болью, поэтому первая задача лечащего врача – облегчить ваши страдания. Он назначит вам обезболивающие средства, противовоспалительные препараты, витамины, хондропротекторы для восстановления хрящевых тканей, лекарства для улучшения кровообращения и снижения спазма мышц.
В этой статье мы намеренно не приводим названия конкретных препаратов – их выбор лучше предоставить врачам, которые учтут все возможные последствия и оценят противопоказания.
Лечебная гимнастика при шейном остеохондрозе
Самый простой и доступный, в том числе дома, способ – лечебная гимнастика. При этом она еще и достаточно эффективна, так как укрепляет мышцы шеи, восстанавливает кровообращение в поврежденных участках, компенсируют недостаток движения в обычной жизни. Лечебную физкультуру можно дополнить плаванием, аквагимнастикой.
Существует много методик, в том числе с использованием тренажеров: большинство из них не требуют специального оборудования или каких-то особых условий, но мы советуем вам обратиться в кабинет ЛФК, где вам подберут наиболее эффективные комплексы упражнений и проведут занятия под руководством опытного специалиста.
Подробнее…
Физиотерапия
Правильное и постоянное применение физиотерапевтических методов способствует улучшению кровообращения в поврежденных участках, снижению воспаления и болевых ощущений, замедляет процесс окостенения.
При остеохондрозе шейного отдела используют электрофорез, магнитотерапию, лазеротерапию, ударно-волновую терапию, лечебные ванны и душ, грязелечение и другие методы.
Массаж шеи при остеохондрозе шейного отдела позвоночника
При остеохондрозе массаж может быть очень эффективен: он улучшает кровообращение, уменьшает вероятность спазмов за счет снижения тонуса мышц, облегчает болевые симптомы и улучшает общее самочувствие больного.
Но массаж и мануальную терапию надо применять крайне осторожно, так как неумелое и грубое воздействие на больные участки тела может лишь навредить. Мы настоятельно советуем сначала проконсультироваться с врачом.
Хирургическое лечение
В особо запущенных случаях не исключено даже хирургическое вмешательство: сужение просвета позвоночного столба, образование грыжи межпозвонковых дисков, при спондилолистезе.
Решение о необходимости и способе хирургического вмешательства принимает хирург, он же определяет подготовительные операции, длительность послеоперационного периода и реабилитации.
Возможные осложнения и последствия
В области шеи находится много нервных окончаний и кровеносных сосудов, непосредственно влияющих на работу других частей тела: если не лечить шейный остеохондроз, это может привести к усилению множества других заболеваний:
- Мигрень – именно в области шеи позвоночная артерия, доставляющая кровь в мозг: еще сужение приводит к сильным головным болям.
- Нарушение зрения – через шею проходят сонная и позвоночная артерия, отвечающие за снабжение кровью органы зрения: сжатие нервных корешков и сосудов приводит к снижению зрения.
Читать еще…
Прогноз
Шейный остеохондроз относится к заболеваниям, полностью излечить которое маловероятно, но зато с помощью разнообразных методик можно затормозить развитие болезни и заметно облегчить жизнь больного. Естественно, при запущенной болезни давать какие-то твердые прогнозы невозможно.
Профилактика шейного остеохондроза
Остеохондроз шейного отдела – заболевание, негативное воздействие которого при правильной и своевременной профилактике может быть сведено к минимуму. О его предотвращении надо задуматься еще в детстве: нарушение осанки, плоскостопие у ребенка – повод обратиться к врачу для проведения диагностики.
Основа профилактики остеохондроза – правильный образ жизни: разумные физические нагрузки и периодические нагрузки при сидячей работе, здоровое питание, контроль веса тела.
Читать еще…
Врачи
В медицинском центре Семашко работают опытные и квалифицированные врачи-неврологи:
Показать всех врачей…
Остеохондроз — пожалуй, один из самых неприятных и распространенных недугов. Значительная часть современного человечества желает избавиться от этого заболевания и его осложнений. Сегодня мы поговорим о способах лечения остеохондроза, рефлексотерапии и массаже при остеохондрозе, а также расскажем, что необходимо, а чего категорически нельзя делать при остеохондрозе.
Заболеваемость остеохондрозом в последнее время значительно возросла. И это не удивительно, ведь современные люди зачастую ведут сидячий образ жизни. Так что же делать при остеохондрозе? Если вы почувствовали характерные для этого заболевания симптомы, необходимо сразу же обратиться к врачу. Главные «приметы» остеохондроза: боли и дискомфорт в шее, спине и пояснице, мигрени, головокружение, онемение конечностей, снижение работоспособности и тонуса. С этим недугом лучше не затягивать, иначе есть риск превратить его в постоянного спутника вашей жизни. Своевременное обращение к врачу позволяет оперативно начать лечение, что повышает шансы вернуться к жизни без боли. Как правило, при лечении остеохондроза применяются различные терапии и медикаменты, и лишь в редких случаях прибегают к оперативному вмешательству.
Способы лечения остеохондроза
Массаж — один из самых распространенных методов лечения остеохондроза: значительно снижает боль, улучшает кровообращение и оказывает общеукрепляющее действие.
Следующей важной составляющей лечения остеохондроза является лечебная физкультура, когда пациент выполняет специально подобранные для него упражнения, направленные на разработку пораженных суставов и укрепление мышечного корсета. В результате наблюдается положительная динамика: улучшается кровообращение и, как следствие, значительно снижается болевой синдром.
Физиотерапия при остеохондрозе назначается после завершения стадии обострения болезни. Это своего рода восстанавливающие процедуры, кратность и продолжительность которых определяется индивидуально для каждого пациента. Физиотерапия значительно ускоряет период восстановления, не имеет побочных эффектов и является катализатором для действия введенных препаратов.
Другим вспомогательным методом при лечении остеохондроза является рефлексотерапия, а точнее ее разновидность — иглоукалывание, или акупунктура. В основе этого метода — опыт традиционной китайской медицины. Процедура заключается во введении игл в спазмированные или атрофированные мышцы. В отличие от массажа, при данном способе лечения нет необходимости продавливать слой мышц. Это особенно актуально при обострении остеохондроза или повышенной болезненности. Иглоукалывание улучшает циркуляцию крови, снимает спазмы, подавляет воспалительные процессы, укрепляет иммунитет. Для усиления терапевтического эффекта может применяться еще один метод, пришедший к нам из Древнего Китая, — моксотерапия. Прогревание травяными компрессами способствует восстановлению суставных хрящей и межпозвоночных дисков, а также направлено на оздоровление организма в целом.
Массаж при остеохондрозе
Основной задачей массажа при остеохондрозе является воздействие на мышцы. Дело в том, что именно наши мышцы с сухожилиями и отражают состояние сустава. Когда мышцы, окружающие сустав, атрофированы, плохо развиты или спазмированы, в них нарушается циркуляция крови, что впоследствии приводит к отечностям и образованию кисты. Это, в свою очередь, ведет к блокированию кровотока и остеохондрозу. Массаж расслабляет мышцы, снимая спазмы, улучшает кровообращение и обменные процессы, стимулирует восстановление мышечных и эластических элементов и, как следствие, возвращает движение в пораженном отделе позвоночника. Для большего результата массаж необходимо сочетать с легкими физическими упражнениями: обычно их выполняют во время процедуры или непосредственно после нее. Главное здесь — не перегрузить мышцы и суставы, поскольку сам массаж уже является определенной нагрузкой для организма. Предпочтение стоит отдать упражнениям на растяжку.
Как правило, процедура массажа при остеохондрозе безболезненна. Если же массаж доставляет нестерпимую боль, значит, его делают неправильно: это может привести к излишнему напряжению в мышцах и даже травмам, сводя к нулю положительный эффект от лечения.
Противопоказаниями к массажу при остеохондрозе являются:
- лихорадочные состояния разной этиологии;
- обострение воспалительных заболеваний кожи и подкожной клетчатки, мышц или суставов;
- различные заболевания крови;
- склонность к кровотечениям;
- туберкулез костей и суставов;
- остеомиелит;
- стадии обострения любых хронических заболеваний;
- врожденные и приобретенные пороки сердца;
- сахарный диабет;
- опухоли любой природы.
Что можно и чего нельзя делать при остеохондрозе
Как известно, остеохондроз — это болезнь позвоночника, к которой приводят различные нагрузки на спину, сидячий образ жизни, гиподинамия, избыточный вес и различные травмы спины. Поэтому для того, чтобы избежать осложнения болезни, необходимо исключить факторы, травмирующие и нагружающие позвоночник, а также укрепить мышечный каркас спины.
Так, рекомендуется больше двигаться, например делать утреннюю зарядку, регулярно выполнять специальные комплексы упражнений лечебной гимнастики, не сидеть в одном положении более 30 минут. Хороший результат может дать небольшой прогрев тела в сауне с последующим длительным хождением в воде. Гидростатическое давление снижает осевую нагрузку на позвоночник, увеличивая двигательную активность. В воде улучшается циркуляция крови в ногах за счет разницы давления, к тому же при движении возникает эффект гидромассажа.
Важно не использовать слишком мягкую мебель, особенно для сна. Лучше приобрести ортопедический матрас, который повторяет естественные изгибы позвоночника и предотвращает нагрузку на мышцы спины.
Необходимо также стараться носить только удобную обувь и следить за осанкой. Желательно полностью исключить подъем тяжестей и любую другую нагрузку на спину. Ни в коем случае не провоцируйте хруст в суставах, в особенности — в области шеи и поясницы, хотя иногда это может приносить легкое краткосрочное чувство облегчения. Дело в том, что трение поврежденных суставных поверхностей приводит к их дальнейшему разрушению и прогрессированию остеохондроза. Кроме того, важно правильно и сбалансировано питаться и следить за своим весом.
Мигрени, потеря слуха и зрения, вегетативная дисфункция, обострение болезней мочеполовой системы, межпозвонковые грыжи — вот неполный список осложнений, которыми чреват остеохондроз. Чтобы избежать этих неприятных последствий, не затягивайте с визитом к врачу.
Терапия остеохондроза в клинике традиционной китайской медицины
Лечение, основанное на китайских традициях, не противоречит терапии, прописанной пациенту его лечащим врачом, и может дополнить ее. Однако, приняв решение обратиться к опыту Востока для лечения остеохондроза, важно ответственно подойти к выбору специалиста. Кому можно доверить свое здоровье, рассказывает ведущий врач клиники «ТАО» Чжан Цзыцян:
«Главное, что необходимо запомнить: «китайские» специалисты оказывают медицинские услуги, а значит, обязательно должны иметь документы, официально разрешающие осуществление меддеятельности. «Доктор»-самоучка, не имеющий лицензии, не только не поможет справиться с болезнью, но и может нанести вред.
В штате клиники «ТАО» — высококвалифицированные врачи, обучавшиеся непосредственно в Китае. Глубокие знания и многолетний опыт специалистов помогают справляться даже со сложными случаями заболеваний.
Одной из самых востребованных медицинских услуг при остеохондрозе является иглорефлексотерапия. Мне не раз задавали вопрос, не опасна ли постановка игл. Отмечу, что в клинике «ТАО» используются стерильные одноразовые иглы, которые вскрываются непосредственно при пациенте. Для закрепления действия иглорефлексотерапии может применяться воздействие на точки акупунктуры теплом, в нашем случае полынными сигарами. Снизить нагрузку на пораженные ткани и снять болевые ощущения призвана и другая медицинская услуга — массаж. Эта приятная процедура разогревает мышцы, стимулирует работу кровеносной системы и даже укрепляет кости. А медуслуга фитотерапии поможет справиться с воспалительными процессами, повысить защитные свойства организма и улучшить самочувствие в целом.
Однако лечение назначается строго по диагнозу. Обратившемуся в нашу клинику пациенту сначала проведут диагностику: врач должен выяснить точную локализацию и силу выраженности заболевания, а также выявить сопутствующие патологии, чтобы назначить оптимальный курс лечения. Мы дорожим своей репутацией и не навязываем лишних процедур».
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.

Доктор Александр Мясников ГКБ №71 — Травматология — Шейный остеохондроз
Остеохондроз – это заболевание позвоночника, которое характеризуется развитием изменений в хрящах межпозвоночных дисков и реактивными процессами в окружающих их тканях.
Шейный остеохондроз позвоночника отличается в своих проявлениях от грудного и поясничного остеохондроза. Симптомы шейного остеохондроза связаны с анатомическими особенностями шейного отдела позвоночника. Размеры позвонков шейного отдела меньше размеров других отделов. Шейный отдел постоянно испытывает нагрузку, удерживая голову, и при этом он отличается большой подвижностью.
Причины остеохондроза
Причины развития заболевания, в первую очередь, обусловлены возрастным старением организма и развивающимся разрушением костной и хрящевой ткани.
Также можно назвать следующие причины возникновения остеохондроза:
- нарушение осанки,
- снижение двигательной активности в результате сидячего образа жизни,
- лишний вес, который является результатом нарушения обмена веществ, оказывает нагрузку на межпозвоночные диски,
- наследственный фактор,
- длительная физическая нагрузка,
- аномалии позвоночника.
Равномерные физические нагрузки, правильное питание и здоровый образ жизни заметно сокращают вероятность развития данного заболевания, а также уменьшают влияние на общее самочувствие.
Симптомы шейного остеохондроза позвоночника
Проявления шейного остеохондроза отличаются от симптомов в других отделах позвоночника. Связано это с тем, что шейные позвонки имеют другую структуру и располагаются очень близко. Поэтому любое смещение проявляется сильными болями. Кроме того, в шейном отделе позвоночника часто защемляются нервный пучок и артерии.
Шейный остеохондроз позвоночника проявляется следующими симптомами:
- Ощущения боли – боль может чувствоваться в разных частях тела. Это связано с тем, что происходит защемление нервных окончаний и мышц соответствующей части тела.
- Слабость в верхних конечностях – проявляется из-за защемления нервных окончаний, отвечающих за двигательную активность.
- Сложности при поворотах головы, появление хруста позвонков в шейном отделе – возникают из-за изменений в структуре межпозвоночного диска, появления костных образований.
- Низкая чувствительность рук.
- Слабость и головокружения появляются по причине защемления артерии, которая обеспечивает поступление крови и питание в головной мозг.
- Снижение слуха и зрения – появляется на последней стадии заболевания, когда нарушается кровообращение в мозжечок.
Признаки шейного отдела остеохондроза
- Корешковый синдром – характеризуется защемлениями нервного пучка в области шеи. Проявляется сильными болями, которые могут чувствоваться в плечах, лопатке.
- Позвоночный синдром – проявляется сильнейшими головными болями, болями в висках и затылке.
- Рефлекторный синдром – характеризуется сильными болями в шейном отделе, которые могут усиливаться при любом движении головы. Боли могут перемещаться в плечо и на грудь.
- Кардинальный синдром – напоминает приступ стенокардии, определить который крайне сложно.
Степени развития шейного остеохондроза позвоночника
По мере своего развития заболевание проходит несколько стадий. Каждая стадия имеет свои особенности и характеризуется определёнными признаками.
- 1 стадия. Костно-хрящевая ткань позвонков постепенно начинает разрушаться. Симптомы заболевания мало заметны. И очень часто больные их просто не замечают, а связывают усталость и боль с переутомлением и стрессами.
- 2 стадия. По высоте диск начинает уменьшаться, на нём появляются трещины. Больной испытывает постоянные боли, слабость, онемение лица.
- 3 стадия. Начинают образовываться грыжи дисков, повреждаются шейные сосуды и мышцы. Появляются жалобы на головокружения, боли в области затылка.
- 4 стадия. Костная ткань, которая защищает позвонки от лишней нагрузки, начинает разрастаться, в результате чего защемляются нервные окончания. Возникает скованность в движениях, повреждаются соседние суставы.
Опасности шейного остеохондроза
В шейном отделе расположено большое количество нервов и артерий, которые обеспечивают питание головному мозгу. В случае нарушения их работы, мозг не будет получать достаточного питания для нормального функционирования. Данная ситуация может нарушить двигательную активность человека, вызвать боли в конечностях, а также потерю координации.
В запущенной стадии остеохондроза может развиться ишемия, инсульт и многие другие болезни, опасные для жизни человека.
Поэтому при появлении любых симптомов, связанных с этой болезнью, рекомендуется обратиться за медицинской помощью.
Диагностика шейного отдела позвоночника
Для обследования заболеваний позвоночника используются следующие виды диагностики:
- рентгеновский снимок – является малоэффективным способом диагностики данного заболевания,
- МРТ (магнитно-резонансная томография)показывает костные структуры, образовавшиеся грыжи диска и их размеры,
- КТ (компьютерная томография) малоэффективен по сравнению с МРТ, так как с помощью данного способа диагностики сложно определить размеры грыж,
- Ультразвуковое дуплексное сканирование используется в том случае, когда нарушен общий кровоток. Данное обследование показывает существующую скорость кровотока, а также наличие барьеров на его пути.
Лечение шейного остеохондроза позвоночника
Лечение шейного остеохондроза позвоночника должно проводиться в комплексе в зависимости от ситуации. Положительного эффекта можно добиться благодаря комплексному и индивидуальному подходу, который включает в себя лекарственное лечение, физио процедуры, лечебную физкультуру, массаж, используются также средства народной медицины.
В период обострения лечение шейного остеохондроза позвоночника направлено на повышение кровообращения, на избавление от мышечных спазмов. В этом случае назначаются средства, которые улучшают кровоток, противовоспалительные и обезболивающие средства, витаминный комплекс.
Лечебная физкультура при остеохондрозе шейного отдела
Лечебная гимнастика даёт видимые результаты и менее опасна на этапе выздоровления. Принцип действия лечебной физкультуры заключается в восстановлении кровотока на повреждённых частях тела. Выполняя упражнения лечебной физкультуры больной не должен чувствовать боль и неудобства.
Комплекс упражнений для шейного отдела позвоночника предназначен для укрепления мышц шеи, а также выступает в роли профилактики для развития шейного остеохондроза.
Массаж при остеохондрозе шейного отдела позвоночника
Массаж выполняется с целью укрепить тонус в мышцах и снять боль. В зависимости от стадии развития заболевания, делаются разные методики массажа. К классическим приёмам массажа относятся:
- поглаживание – данный приём заключается в воздействии на поверхностные слои кожи. Начинается массаж с воротниковой зоны и продолжается к ключицам и подмышкам.
- выжимание – в данном случае воздействие в ходе массажа происходит на более глубокие слои кожи. Поперёк шеи большим и указательным пальцами выполняют движения по захвату кожи, которые напоминают выжимание.
- растирание – выполняется с целью разогрева и расслабления кожи, чтобы улучшить кровоснабжение в воротниковой зоне шейного отдела позвоночника.
- разминание – имеет особые ограничения, так как воздействует на глубоко лежащие ткани. При неправильном выполнении данного приёма можно навредить пациенту.
В тех случаях, когда у пациента чувство боли возникает только с одной стороны, массаж следует начинать выполнять со здоровой части шеи, постепенно перемещаясь в ту часть шейного отдела, где появляется боль.
Массаж может выполняться как в домашних условиях, так и в медицинском учреждении. Однако в ходе его выполнения следует быть очень осторожными, чтобы не спровоцировать обострение заболевания либо не сделать хуже.
Профилактика возникновения шейного остеохондроза
Для предотвращения возникновения и развития заболевания рекомендуется соблюдать простые правила:
- вести здоровый образ жизни, выполнять физические упражнения, регулярно посещать бассейн;
- разнообразить рацион питания продуктами, богатыми магнием и кальцием;
- в случае с сидячей работой необходимо несколько раз в день делать разминку;
- для сна следует выбирать ортопедический матрас и удобную подушку.
Получить подробную информацию о лечении остеохондроза Вы можете по телефону +7 (495) 443-66-71 или напишите нам на e-mail pmu@gb71.ru
По данным статистики ВОЗ, у 80% населения к 50–60 годам в той или иной степени отмечаются проявления остеохондроза позвоночника – дегенеративно-дистрофические изменения хряща межпозвонкового диска (МПД) и тел смежных позвонков и окружающих тканей. Но основной возраст обращений к врачу приходится на наиболее трудоспособный возраст – от 30 до 50 лет.
Согласно Международной классификации болезней 10-го пересмотра дорсопатии делятся на:
• деформирующие дорсопатии вследствие деформации позвоночника, дегенерации МПД без протрузии, а также из-за спондилолистеза;
• дегенеративно-дистрофические поражения МПД с протрузиями;
• симпаталгические синдромы;
• дорсалгии.
Основными факторами, способствующими возникновению и прогрессированию остеохондроза позвоночника, являются физическое перенапряжение, гиподинамия, сидячий образ жизни, ожирение. Также имеют значение врожденные аномалии развития позвоночника, неправильная осанка в детском и подростковом возрасте, травмы позвоночника.
Поясничные боли в детском и юношеском возрасте чаще всего обусловлены аномалиями развития позвоночника. Незаращение дужек позвонков (spina bifida) встречается у 20% взрослых людей. При осмотре выявляются гиперпигментация, родимые пятна, множественные рубцы и гиперкератоз кожи в поясничной области. Иногда отмечаются недержание мочи, трофические расстройства, слабость в ногах.
Поясничные боли могут вызывать люмбализация и сакрализация. Эти аномалии формируются вследствие индивидуальных особенностей развития поперечных отростков позвонков.
Этиология и патогенез
Под влиянием неблагоприятных факторов упругое студенистое ядро теряет жидкость, что приводит к утрате им амортизационной функции. Из-за механических нагрузок на фиброзное кольцо МПД образуется выпячивание (протрузия), а в дальнейшем через трещины в кольце происходит выпадение фрагментов студенистого ядра. Образуется пролапс или грыжа МПД. При сдавлении грыжей МПД нервного корешка развивается корешковый компрессионный синдром – радикулопатия, при сдавлении спинного мозга – миелопатия. Рефлекторно возникает спазм сегментарных мышц, приводящий к иммобилизации пораженного сегмента.
Патогенез и патоморфология
Передняя продольная связка более прочная, чем задняя. Поэтому чаще выпадение грыжи в экстрадуральное пространство происходит в заднем направлении. По расположению во фронтальной плоскости грыжи могут быть срединными, латеральными и парамедианными. Так как в поясничном отделе задняя продольная связка наиболее прочна в центральной части, МПД обычно выпячивается в заднебоковом направлении.
Болевая афферентация может исходить из поврежденного фиброзного кольца, мышц, суставов, связок и нервных корешков, что приводит к выбросу альгогенных соединений (серотонин, гистамин, простагландины, брадикинин, субстанция Р и др.) в межклеточную жидкость, окружающую болевые рецепторы. Кроме прямого возбуждающего действия альгогенов на мембраны этих рецепторов наблюдается также опосредованное воздействие за счет нарушения локальной микроциркуляции, что сопровождается повышенной проницаемостью капилляров и выходом из сосудов микроциркуляторного русла дополнительных концентраций альгогенных веществ (преимущественно кинины и серотонин).
Основные клинические симптомы
В самом начале заболевания пациенты жалуются, как правило, только на боль в поясничном отделе позвоночника. Корешковый и вертебральный синдромы появляются у людей, страдающих дорсопатией несколько лет.
Боль в поясничном отделе – люмбаго (острая боль) или люмбалгия (подострая или хроническая боль) – постепенно нарастает, усиливается при движении, подъеме и перемещении тяжестей, мышечном перенапряжении, кашле или чихании. В положении лежа боль проходит. Объем движений в поясничном отделе ограничен, паравертебральные мышцы рефлекторно напряжены, болезненны при пальпации. Наблюдается уплощение поясничного лордоза, возможно формирование патологического кифоза и сколиоза. Симптомы натяжения, как правило, отрицательны или выражены нерезко. В течение последующих нескольких лет подобные обострения могут повторяться несколько раз.
Люмбоишиалгия – боль в пояснично-крестцовой области с иррадиацией в ногу, характеризуется диффузной болью, усиливающейся при ходьбе, наклоне туловища. Часто выявляются положительные симптомы натяжения, но симптомы выпадения не регистрируются.
Компрессионные синдромы в пояснично-крестцовом отделе выявляются при радикулопатиях. Чаще всего поражаются L5 и S1 корешки, реже – L3, L4. Характерны стреляющие боли, нарушение чувствительности в виде гипе-, гипер- или дизестезии в зоне пораженных корешков. Сухожильные рефлексы (коленный, ахиллов, подошвенный) ослаблены или выпадают. Иногда выявляются фасцикуляции иннервируемых пораженными корешками мышц. Произвольные движения резко ограничены. При затянувшихся процессах развиваются периферические парезы нижних конечностей и гипотрофии мышц .
Симптом кашлевого толчка – появление боли в зоне иннервации компрессированного корешка при кашле или натуживании.
Симптом Ласега – при поднятии выпрямленной в коленном суставе ноги у пациента, лежащего на спине, возникает сильная боль в пояснице и дерматоме, иннервируемая пораженным корешком. При сгибании ноги в коленном суставе боль исчезает.
Диагностика
Универсальным методом диагностики при поражении пояснично-крестцового отдела позвоночника является рентгенография. Данное исследование мы рекомендуем проводить пациентам при отсутствии неврологического дефицита. На рентгенограммах могут определяться такие изменения, как снижение высоты МПД, дегенеративно-дистрофические изменения замыкающих пластинок тел смежных позвонков, сдвиг тел смежных позвонков и т.д. Однако часто при боли в поясничном отделе у людей в возрасте от 20 до 30–35 лет никаких изменений на рентгенограмме не обнаруживается.
При наличии у пациента таких симптомов, как снижение или выпадение рефлексов, гипо- или атрофия мышц, длительно сохраняющиеся чувствительные нарушения, а также при отсутствии стойкого улучшения после проведения нескольких курсов лечения рекомендуется проведение томографического исследования (КТ или МРТ).
К сожалению, выявляемые в результате обследования дегенеративно-дистрофические изменения не всегда коррелируют с клинической картиной заболевания и нередко выявляются у пациентов, не предъявляющих жалоб на боли в спине. С другой стороны, у 20–30% пациентов встречаются асимптомные грыжи МПД .
При лабораторных исследованиях крови и мочи, как правило, никаких изменений не обнаруживается.
Дифференциальный диагноз при дорсопатиях поясничного отдела позвоночника должен проводиться с заболеваниями позвоночника и спинного мозга, вызываемого метастазами опухолей. Чаще всего в позвоночник метастазируют опухоли молочной железы, предстательной железы, почек, легких. Неврологические симптомы, обусловленные опухолями, не имеют специфических признаков. Тем не менее можно отметить их следующие характерные черты:
• не уменьшаются в покое, положении лежа;
• со временем имеют тенденцию к нарастанию;
• сопровождаются гипертермией, снижением веса, изменениями в анализах крови и мочи;
• имеют новообразования в анамнезе.
Важно также дифференцировать боли в позвоночнике вертеброгенного генеза от болей соматического происхождения. Таковые могут быть при:
• заболеваниях почек (нефролитиаз, пиелонефрит);
• язвенной болезни;
• заболеваниях поджелудочной железы;
• тромбозе почечной вены;
• аневризме брюшного отдела аорты;
• заболеваниях яичников;
• воспалительных заболеваниях брюшной полости и таза .
Лечение
Оказание медицинской помощи больным с дорсопатиями и радикулопатиями предполагает проведение комплекса мероприятий и различается в острый и межприступный период.
При острой боли рекомендуются:
• постельный режим (покой) до уменьшения интенсивности боли;
• при умеренной боли – частичное ограничение двигательной активности;
• при интенсивной – полный покой в течение нескольких дней (от 1-2 до 5);
• ношение ортезов (для иммобилизации соответствующего отдела позвоночника);
• сухое тепло;
• фармакотерапия, включающая:
– нестероидные противовоспалительные препараты (НПВП) и анальгетики;
– миорелаксанты;
– диуретики, кортикостероиды (короткий курс);
– противоишемические препараты: антиоксиданты, антигипоксанты, вазоактивные препараты (назначаются при клиническом проявлении прогрессирования заболевания – развитии компрессионных корешковых и нередко компрессионных сосудистых корешково-спинальных синдромов);
– антиконвульсанты (назначают при радикулопатии при нестерпимых, стреляющих болях) .
Также в остром периоде эффективны паравертебральные и другие виды блокад с использованием лидокаина и дексаметазона. Для устранения отека корешка в условиях стационара проводится эпидуральная блокада с кортикостероидами.
При оценке лечения клинических синдромов в остром периоде следует ожидать значительного регресса боли в течение 1-2 нед., при неэффективности терапии могут быть испробованы другие препараты. Сохраняющаяся более 1 мес. боль свидетельствует о хронизации процесса или неправильной диагностике. Врачу следует еще раз более тщательно осмотреть больного и использовать дополнительные методы диагностики.
Проблема выбора адекватной терапии болевого синдрома осложняется массовым поступлением на фармацевтический рынок препаратов, обладающих различной эффективностью. Так, для снижения и купирования болевого синдрома как одного из основных факторов, влияющих на качество жизни больных, в настоящее время применяются препараты, производимые компанией «Сотекс»: инъекционный мелоксикам, дженерик Амелотекс и поливитаминный препарат с нейротропной направленностью Комплигам В.
Нами проводилось исследование с целью оценки эффективности лечения пациентов с болевым синдромом при вертеброгенных заболеваниях, получающих препараты производства компании «Сотекс»:
– из группы НПВП – Амелотекса;
– из группы нейротропных поливитаминных препаратов (ПП) – Комплигама В.
Материалы этого исследования опубликованы в РМЖ в 2010 г. (т. 18, № 8 (372)). В период наблюдения минимальный курс лечения каждого пациента с болевым синдромом составлял 15 дней, из которых в течение первых 5 дней назначались одномоментно препараты Амелотекс (внутримышечно, по 1,5 мл/сут.) и Комплигам В (внутримышечно, по 2 мл/сут.). Если синдром не купировался в течение 15 дней, то больным назначались миорелаксанты, физиопроцедуры (диадинамический ток, магнито-лазерная терапия, вытяжение позвоночника, а также хондропротективные средства.
На фоне проводимой терапии в обеих группах наблюдалась хорошая переносимость больными препаратов Амелотекс и Комплигам В, о чем свидетельствует отсутствие жалоб на диспепсические расстройства во время и после лечения.
По результатам проведенного исследования
нами были сделаны следующие выводы:
1. Получены данные о высокой противоболевой эффективности препаратов Амелотекс и Комплигам В (в ампулах по 1,5 мл и 2 мл соответственно) при их одновременном применении. Применение комплекса Амелотекс + Комплигам В следует считать одним из надежных методов в симптоматическом лечении болевого синдрома при радикулопатии и дорсопатии.
2. Выбор схем применения препаратов Амелотекс и Комплигам В следует проводить с учетом нозологических форм патологии нервной системы. Так, при болях в спине, обусловленных радикулопатиями поясничного отдела позвоночника, в амбулаторных условиях может быть использована следующая схема: Амелотекс – при выраженном болевом синдроме ежедневно внутримышечно по 15 мг/сут. 5 дней, с 6-го по 15-й день – в таблетках по 15 мг/сут., Комплигам В – внутримышечно по 2,0 мл/сут. в течение 15 дней. При назначении такой схемы лечения быстро снимается болевой синдром и улучшается состояние больного .
После снятия острого болевого синдрома для снижения вероятности хронизации процесса к лечению подключают хондропротекторы. Эти лекарственные средства (хондроитина сульфат) содержат естественные компоненты суставного хряща и повышают резистентность хондроцитов к воздействию провоспалительных цитокинов. Хондропротекторы положительно влияют на структуру хрящевой ткани, активируют анаболические процессы в матриксе хряща, снижают активность лизосомальных ферментов, стимулируют хондроциты, т.е. обладают хондростимулирующим, регенерирующим, противовоспалительным действием. Влияя на обменные процессы в гиалиновом и волокнистом хрящах, хондроитина сульфат уменьшает дегенеративные изменения в хрящевой ткани суставов, стимулирует биосинтез гликозаминогликанов, замедляет резорбцию костной ткани и снижает потери кальция, ускоряет процессы восстановления костной ткани. На фоне приема препарата уменьшается болезненность и увеличивается подвижность пораженных суставов.
Схема лечения хондропротекторами подразумевает длительный, непрерывный курс в течение 2–6 мес. К настоящему времени имеются исследования об эффективном применении хондропротекторов в терапии дорсопатии, преимущественно при стенозах и артрозах фасеточных суставов.
С целью уменьшения количества пероральных и инъекционных форм введения лекарственных средств возможно местное применение мази хондроитина сульфата, которую наносят на кожу над очагом поражения и втирают до полного впитывания или используют при физиотерапии (магнитофорез или фонофорез № 15). Через 6 мес. курс лечения при необходимости повторяют.
Существует также методика лечения межпозвонковых грыж с помощью электрофореза с карипазимом. В определенной концентрации карипазим, введенный методом электрофореза, влияет на грыжу. За счет ферментов, входящих в состав карипазима (папаин, химопаин и др.), грыжа постепенно уменьшается, становится мягкой, освобождается защемленное нервное окончание, и боли в позвоночнике постепенно проходят. Препарат усиливает регенерацию тканей диска, который восстанавливает свою нормальную форму .
Через 5–10 дней после снятия болевого синдрома также подключают немедикаментозные методы лечения.
В нашем медицинском учреждении после консультации врача-физиотерапевта и определения им показаний и противопоказаний у каждого конкретного пациента широко применяются многочисленные физиотерапевтические процедуры, такие как СМТ, токи Дарсонваля, амплипульс, магнитотерапия, лазерная терапия, программируемая электростимуляция, аппликации (грязевые, озокерито-парафиновые) и пр.
Метод ЛФК (лечебная гимнастика) назначается при уменьшении болевого синдрома. Постепенное увеличение нагрузки должно проводиться под контролем болевых ощущений. Эффективность метода повышается при адекватной состоянию больного физической нагрузке, систематизации и регулярности специальных упражнений.
Мануальная терапия (МТ) является патогенетическим оправданным видом лечения, направленным на устранение блоков позвоночных суставов, мышечного спазма, исправление патологических деформаций позвоночника, и занимает одно из ведущих мест среди методов терапевтического воздействия. Для эффективного применения МТ необходимо квалифицированно и обоснованно использовать ее методы, а также учитывать показания, противопоказания и факторы, влияющие на ее исход.
Противопоказаниями для проведения МТ являются резко выраженный остеопороз; спондилез; чрезмерная подвижность позвоночных сегментов; наличие врожденных аномалий позвоночника и спинного мозга.
Основными причинами развития побочных эффектов и осложнений МТ считаются неполное обследование больного, неточное установление диагноза и недостаточная квалификация мануального терапевта.
Таким образом, несмотря на то, что существует довольно большое количество публикаций по применению МТ при дорсопатии, вопрос об эффективности и целе-сообразности использования этого метода при рефлекторных и особенно при корешковых синдромах остается дискутируемым и требует дальнейших исследований.
Тракционная терапия (вытяжение позвоночника) оказывает обезболивающее действие, снижает мышечный тонус за счет расслабления мышечного корсета, уменьшает внутридисковое давление, что приводит к декомпрессии нервных структур. Существует ряд современных модификаций тракции позвоночника: сухое вытяжение (аутотерапия, ручное вытяжение, гравитационное вытяжение, автовытяжение и др.); подводное (аутотракция, горизонтальное, вертикальное, полувертикальное и др.). Показан данный метод, как правило, при радикулярных синдромах, обусловленных дегенеративным процессом в МПД со статико-динамическими нарушениями, противопоказан – при острой стадии заболевания, секвестрированной грыже, нарушении спинномозгового кровообращения, воспалительных спинальных синдромах (арахноидит, рубцово-спаечный эпидурит).
Требуется соблюдать последовательность лечения, придерживаться принципов комплексности подхода в терапии. В последнее время заметна тенденция включать в профилактическое лечение в стадии ремиссии те методы, которые применяют в стадии обострения. И это в первую очередь касается таких методик, как МТ и тракция. Такая терапия может вызвать нарушение фиксации ПДС, раздражение окончаний синувертебрального нерва и, как следствие, – декомпенсацию и обострение .
Массаж включают в комплексное лечение с целью повышения функциональных возможностей нервно-мышечного аппарата, улучшения центральной регуляции мышечного тонуса, активации нейроэндокринной системы, нормализации реактивности организма. Не рекомендуется проводить массаж при грыже МПД в зоне ее проекции.
Известно, что в комплексном лечении дорсопатий и радикулопатий эффективно применяются различные водные процедуры: хлоридные натриевые ванны (рапные), радоновые (при венозной недостаточности), скипидарные (при судорогах, явлениях похолодания, ангиоспазма), йодобромные (при сопутствующем атеросклерозе), гидромассажные, вихревые ванны и др.
Несмотря на наличие эффективных средств консервативного лечения, существование десятков методик, часть больных все-таки нуждается в оперативном лечении. Показания к хирургическому лечению делятся на относительные и абсолютные. Абсолютным показанием к хирургическому лечению являются развитие каудального синдрома, наличие секвестрированной грыжи МПД, выраженный корешковый болевой синдром, не уменьшающийся, несмотря на проводимое лечение.
Относительными показаниями являются неэффективность консервативного лечения, рекуррентный ишиас. Консервативная терапия по продолжительности не должна превышать 3 мес. и длиться как минимум 6 нед. Предполагается, что хирургический подход в случае острого корешкового синдрома и неэффективности консервативного лечения оправдывается в течение первых 3 мес. после появления боли для предотвращения хронических патологических изменений в корешке. Относительным показанием являются случаи крайне выраженного болевого синдрома, когда происходит смена болевой составляющей возрастающим неврологическим дефицитом.
Сутью операции является декомпрессия спинномозгового корешка. Существует множество различных методик и техник выполнения операции на грыже МПД. В последние годы появились новые, малоинвазивные методики. В связи с этим такие осложнения оперативного лечения, как повторное грыжеобразование, постламинэктомический синдром, довольно часто встречавшиеся ранее, сейчас уже не столь актуальны. Операция, проведенная по соответствующим показаниям, приводит к выраженному улучшению или выздоровлению в 80% случаев.
Литература
1. Герасимова М.М., Базанов Г.А. Пояснично-крестцовые радикулопатии (этиология, патогенез, клиника, профилактика и лечение). Москва-Тверь: ООО «Издательство «Триада», 2003. 152 с.
2. Путилина М.В., Гайкин А.В., Казакова Т.В. Дорсопатия поясничного отдела. Методическое пособие для врачей. М., 2007. С. 32.
3. Манвелов Л.С., Тюрников В.М. Поясничные боли (этиология, клиника, диагностика и лечение) // Русский медицинский журнал. Неврология, психиатрия. 2009. Т. 17. № 20. С. 1290–1294.
4. Сурская Е.В. Современные аспекты лечения дорсопатии // Русский медицинский журнал. 2009. Т. 17. № 20. С. 1312.
5. Гутянский О.Г. Применение препаратов Амелотекс и Комплигам В в поликлинической практике у больных с болевым синдромом в области спины // Русский медицинский журнал. 2010. Т. 18. № 8 (372).
6. Ковалева И.Н., Кантур Т.А., Воробьева Г.А., Голованова Н.И., Клебанова В.Е. Оценка эффективности консервативного лечения межпозвонковых грыж. Медицинский центр восстановительного лечения «Физиотерапия и неврология», г. Владивосток.
7. Попелянский Я.Ю., Веселовский В.П., Попелянский А.Я., Хабиров Ф.А., Хабриев Р.У. Пояснично-крестцовые заболевания нервной системы. Казань, 1983. С. 35.