Диабетическая полинейропатия(поражение периферических нервов) является самым частым осложнением сахарного диабета. Она возникает у 75% больных сахарным диабетом. Для многих людей с диабетом 2-го типа, о котором зачастую они не подозревают, симптомы нейропатии могут стать первым тревожным звоночком.
Если вам поставили диагноз «полинейропатия», это значит, что диабет стал причиной поражения нервов. В первую очередь при полинейропатии поражается периферическая нервная система, то есть нервы, которые идут к туловищу, конечностям, голове. Периферические нервы делятся на чувствительные и двигательные. Чувствительные нервы имеют различные размеры (они бывают малыми и большими). Чувствительные нервы передают информацию от внутренних органов и кожи в головной мозг, а двигательные передают информацию о движениях от мозга к телу. К примеру, если человек поранил ногу, чувствительные нервы «скажут» об этом мозгу, а двигательные нервы, получив от мозга соответствующую команду, помогут человеку одернуть ногу от небезопасного предмета.
Симптомы диабетической полинейропатии.
У больных диабетом чаще всего диагностируют дистальную сенсомоторную полинейропатию, при которой сначала затрагиваются чувствительные нервы (в основном длинные), идущие к кистям и стопам. Первые симптомы полинейропатии возникают, как правило, именно в стопах, а для развития полинейропатии в кистях требуется больше времени. Со временем в патологический процесс включаются и малые нервные волокна.
Симптомы поражения малых нервных волокон:
- чувство жжения или покалывания в руках и ногах;
- потеря чувствительности кожи к температуре;
- ночные боли;
- онемение в конечностях;
- чувство зябкости в конечностях;
- отеки стоп;
- сухость и шелушение кожи конечностей;
- повышенная влажность стоп;
- покраснение кожи стоп;
- наличие костных мозолей, незаживающих ран и язв на стопах.
Симптомы поражения больших нервных волокон:
- повышенная чувствительность кожи конечностей;
- потеря равновесия;
- патологические изменения в суставах;
- нечувствительность к движениям пальцев.
При повреждении чувствительных нервов происходит полная или частичная потеря чувствительности в конечностях. Человек не испытывает боли при порезах, ранах, ожогах. В итоге могут возникнуть язвы. Если в эти язвы проникнет инфекция, может возникнуть заражение и гангрена. В этом случае единственным выходом будет ампутация части пораженной конечности. Если вы заметили, что кожа на ногах утратила чувствительность, нужно срочно обратиться к врачу. При подобном симптоме очень важно проводить ежедневный осмотр стоп, причем обследовать нужно не только боковые части стоп, но и пятки, а также промежутки между пальцами.
При поражении малых нервных волокон у больных часто возникают боли в конечностях различного характера. Они могут быть ноющими, тупыми, покалывающими, дергающими. Ночью болевые ощущения усиливаются. Боли при нейропатии иногда возникают в начале лечения диабета. Когда сахар в крови нормализуется, боли обычно исчезают, хотя прочие симптомы нейропатии могут сохраняться более длительное время. Если сахар по-прежнему остается высоким, а боли исчезают, это свидетельствует о прогрессировании нейропатии.
При обширном поражении чувствительных нервов больные могут ощущать похолодание конечностей. Если поражены малые волокна, то человек может перестать различать холодное и горячее, что повышает риск обморожений и ожогов. Однако самым распространенным (а зачастую и единственным) симптомом полинейропатии является чувство онемения в конечностях.
При поражении больших нервных волокон человек не чувствует движений пальцев, а также прикосновения. Кроме того, могут возникнуть проблемы с равновесием, которые зачастую описываются как «невозможность понять, где находятся ноги, когда я иду». Самые серьезные трудности возникают при перемещении в темноте.
Если поражаются двигательные нервы, мышцы конечностей «худеют» и слабнут, однако такие симптомы возникают не сразу.
Диагностика.
Диагностируют полинейропатию на основании жалоб больного, однако даже отсутствие жалоб не означает, что больной сахарным диабетом не имеет полинейропатии. Врачи знают, что зачастую полинейропатия протекает бессимптомно, поэтому для оценки состояния периферических нервов проводятся дополнительные методы исследования. Например, для выявления бессимптомной полинейропатии используют электромиографию и количественное сенсорное тестирование. Второй метод становится все более популярным во всем мире, поскольку позволяет точно определить состояние чувствительных нервов с учетом индивидуальных особенностей больного (возраста, массы тела и прочих параметров).
У больных диабетом возникает естественный вопрос: как часто нужно обследоваться для выявления полинейропатии? Если пациент не жалуется на симптомы нейропатии, обследование проводят раз в год, а при наличии жалоб и симптомов – 1 раз в полгода. Регулярные обследования проводятся для выявления заболевания на ранней стадии и подбора адекватного лечения.
Лечение диабетической полинейропатии.
Следует отметить, что для успешного лечения полинейропатии очень важно удерживать уровень сахара в крови на нормальном уровне, хотя и это не гарантирует, что заболевание не разовьется, ведь существуют и другие факторы риска: возраст, курение, алкоголь, ожирение, «стаж» диабета.
При диабетической полинейропатии очень важно регулярно осматривать стопы и предотвращать возможные повреждения кожи стоп. Для этого необходимо носить только удобную обувь, избегать хождения по полу босиком, а при наличии повреждений кожи (даже мозолей), обращаться к врачу или применять препараты, которые врач прописал на случай повреждений, травм или порезов. Сухую кожу конечностей необходимо обрабатывать специальными кремами.
При первых симптомах полинейропатии следует обратиться к врачу для проведения комплексного обследования. Вы должны знать, что пораженные нервные волокна не могут восстановиться, поэтому очень важно своевременно провести диагностику и начать лечение. Из медикаментозных методов лечения активно применяют в настоящее время комплексы витаминов группы В, тиоктовую кислоту, препараты из группы антигипоксантов. Широко используются физиотерапевтические методы лечения.
Материал подготовил врач-эндокринолог Учреждения здравоохранения «Солигорская центральная районная больница» Грек Д.В.
Содержание
Патогенез и классификация
В патогенезе ДПН важную роль играют следующие факторы:
1. Микроангиопатия (функциональные и/или структурные изменения капилляров, отвечающих за микроциркуляцию нервных волокон).
2. Метаболические нарушения:
- Активизация полиолового шунта (альтернативный путь метаболизма глюкозы, при котором она превращается в сорбитол (с помощью фермента альдозоредуктазы) и затем во фруктозу; накопление этих метаболитов ведет к повышению осмолярности межклеточного пространства).
- Снижение уровня мио-инозитола, которое ведет к уменьшению синтеза фосфоинозитола (компонента мембран нервных клеток), способствующее в конечном итоге снижению энергетического обмена и нарушению проведения нервного импульса.
- Неферментативное и ферментативное гликирование белков (гликирование миелина и тубулина (структурных компонентов нерва) приводит к демиелинизации и нарушению проведения нервного импульса, гликирование белков базальной мембраны капилляров ведет к ее утолщению и нарушению обменных процессов в нервных волокнах).
- Усиление окислительного стресса (увеличение окисления глюкозы и липидов, снижение антиоксидантной защиты способствует накоплению свободных радикалов, обладающих прямым цитотоксическим действием).
- Выработка аутоиммунных комплексов (по некоторым данным, антитела к инсулину угнетают фактор роста нервов, что ведет к атрофии нервных волокон).
Взаимосвязь между различными факторами патогенеза ДПН показана на рисунке 1.
Классификация и основные клинические проявления ДПН
Симметричные нейропатии
Дистальная сенсорная или сенсомоторная нейропатия
С преимущественным поражением малых волокон:
- жжение или острые стреляющие боли;
- гипералгезия;
- парестезии;
- потеря болевой или температурной чувствительности;
- язвенные дефекты стоп;
- отсутствие висцеральных болей.
С преимущественным поражением больших волокон:
- потеря вибрационной чувствительности;
- потеря проприоцептивной чувствительности;
- арефлексия.
Нейропатия, обусловленная лекарственными препаратами
Гипергликемическая нейропатия
Острая болевая нейропатия
Хроническая воспалительная демиелинизирующая нейропатия
Автономная нейропатия:
- Нарушенный зрачковый рефлекс.
- Нарушение потоотделения.
- Бессимптомные гипогликемии.
- Автономная нейропатия ЖКТ:
- атония желудка;
- атония желчного пузыря;
- диабетическая энтеропатия («ночная диарея»);
- запоры;
- недержание кала.
- Автономная нейропатия сердечно-сосудистой системы:
- безболевая ишемия миокарда;
- ортостатическая гипотония;
- нарушения сердечного ритма;
- ортостатическая тахикардия;
- тахикардия покоя;
- фиксированный сердечный ритм;
- изменения циркадного ритма;
- снижение толерантности к физическим нагрузкам.
- Автономная нейропатия мочевого пузыря.
- Автономная нейропатия половой системы (эректильная дисфункция, ретроградная эякуляция).
Фокальные и мультифокальные нейропатии
Краниальная нейропатия
- Глазодвигательный нерв (III).
- Отводящий нерв (VI).
- Блоковый нерв (IV).
Асимметричная проксимальная нейропатия нижних конечностей
- Ассиметричная проксимальная моторная нейропатия.
- Боли в спине, бедрах, коленях.
- Слабость и атрофия сгибательных, приводящих и четырехглавых мышц бедер.
- Потеря рефлекса с сухожилий четырехглавых мышц.
- Небольшие сенсорные изменения.
- Снижение массы тела.
Радикулопатия
- Боль локализуется в спине, грудной клетке, животе.
- Снижение чувствительности или дизестезия.
Мононейропатия конечностей
- Компрессионная (тоннельная):
- верхняя конечность: срединный нерв в области запястного канала;
- нижняя конечность: большеберцовый нерв; малоберцовый нерв.
- Некомпрессионная.
Диагностика ДПН
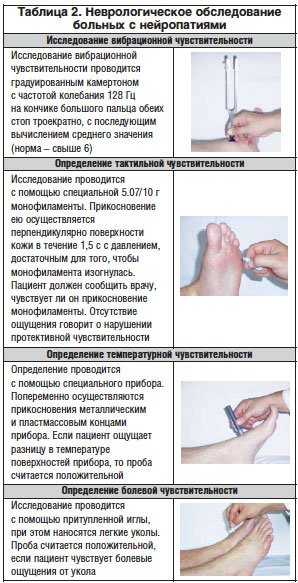
1. Сбор анамнеза и жалоб больного (вопросы для определения субъективных симптомов различных форм нейропатии приведены в таблице 1).

2. Неврологическое обследование (табл. 2).
Представленные в таблицах 1 и 2 тесты позволяют быстро и грамотно выявить проявления периферической ДПН. Для более детальной диагностики и выявления других форм нейропатии проводятся следующие исследования:
1. Электромиография.
2. Электрокардиография (определение вариабельности сердечного ритма, тесты с глубоким дыханием, проба Вальсальвы, проба с изменением положения тела).
3. Измерение артериального давления (проба с изменением положения тела).
4. Рентген желудка с/без контрастирования.
5. Ультразвуковое исследование брюшной полости.
6. Внутривенная урография, цистоскопия и др.
Лечение и профилактика ДПН
Основной задачей лечения и профилактики ДПН является оптимизация гликемического контроля. Многочисленные исследования, проведенные в последние годы, убедительно доказали, что достижение оптимального уровня глюкозы в крови в течение 1 сут препятствует развитию проявлений ДПН. Самое современное и грамотное лечение нейропатии будет неэффективно без стойкой компенсации СД.
Известно, что при СД имеется дефицит многих витаминов и микроэлементов, однако для лечения ДПН наиболее важную роль играет устранение дефицита витаминов группы В. Нейротропные витамины (группы В) являются коферментами, участвующими в различных биохимических процессах, улучшают энергетику нервной клетки, препятствуют образованию конечных продуктов гликирования белков. Препараты этих витаминов применялись для лечения ДПН достаточно длительное время. Однако отдельное применение каждого из витаминов группы В добавляет к лечению пациентов еще несколько инъекций или таблеток, что крайне неудобно. Препарат Нейромультивит позволяет избегать дополнительного приема многих препаратов, поскольку одна таблетка, покрытая пленочной оболочкой, уже содержит:
- тиамина гидрохлорид (витамин B1) – 100 мг;
- пиридоксина гидрохлорид (витамин B6) – 200 мг;
- цианокобаламин (витамин B12) – 0,2 мг.
Тиамин (витамин В1) в организме человека в результате процессов фосфорилирования превращается в кокарбоксилазу, которая является коферментом, участвующим во многих ферментных реакциях. Тиамин играет важную роль в углеводном, белковом и жировом обмене, активно участвует в процессах проведения нервного возбуждения в синапсах.
Пиридоксин (витамин В6) необходим для нормального функционирования центральной и периферической нервной системы. В фосфорилированной форме является коферментом, участвующим в метаболизме аминокислот (декарбоксилирование, переаминирование и др.). Выступает в качестве кофермента важнейших ферментов, действующих в нервных тканях. Участвует в биосинтезе многих нейромедиаторов, таких как допамин, норадреналин, адреналин, гистамин и γ-аминомасляная кислота.
Цианокобаламин (витамин В12) необходим для нормального кроветворения и созревания эритроцитов, также участвует в ряде биохимических реакций, обеспечивающих жизнедеятельность организма: в переносе метильных групп (и других одноуглеродистых фрагментов), в синтезе нуклеиновых кислот, белка, в обмене аминокислот, углеводов, липидов. Оказывает благоприятное влияние на процессы в нервной системе (синтез нуклеиновых кислот и липидный состав цереброзидов и фосфолипидов). Коферментные формы цианокобаламина – метилкобаламин и аденозилкобаламин необходимы для репликации и роста клеток.
Исследования состояния периферической нервной системы у больных СД 2-го типа показали, что Нейромультивит оказывает достоверно положительное влияние на тактильную и вибрационную чувствительность стоп, а также значительно уменьшает интенсивность болевого синдрома. Это позволяет говорить о снижении риска развития трофических язв стоп и повышении качества жизни больных с дистальной формой ДПН. Следует также отметить удобство проведения курса лечения в амбулаторных условиях, т. к. препарат не требует парентерального введения.
Альфа-липоевая кислота является коэнзимом ключевых ферментов цикла Кребса, что позволяет восстановить энергетический баланс нервных структур, а также антиоксидантом (будучи естественным окислителем), что дает возможность предотвратить дальнейшее повреждение нервных структур и защитить нервную ткань от воздействия свободных радикалов. Вначале, на протяжении 2–4 нед. (минимальный курс – 15, оптимально – 20) α-липоевая кислота назначается в виде ежедневных в/в капельных вливаний 600 мг/сут. В дальнейшем переходят на прием таблеток, содержащих 600 мг α-липоевой кислоты по 1 таблетке/сут в течение 1,5–2 мес.
Для лечения болевой формы ДПН к вышеперечисленным препаратам могут добавляться простые анальгетики, нестероидные противовоспалительные препараты (ацетилсалициловая кислота, парацетамол). Среди них стоит отметить препарат Нейродикловит, содержащий диклофенак и витамины группы В (В1, В6, В12), оказывающий выраженное анальгезирующее, противовоспалительное и жаропонижающее действие.
Показано применение таких групп препаратов, как трициклические антидепрессанты (амитриптиллин 25–50–100 мг на ночь), габапентин (начальная доза – 300 мг, повышение на 300 мг каждые 1–3 дня, максимальная доза – 3600 мг), прегабалин (начальная доза – 150 мг, повышение до 300 мг через 3–7 дней, максимальная доза – 600 мг (делится на 2–3 приема)), дулоксетин (начальная доза – 60 мг 1 р./сут, иногда повышение до 60 мг 2 р./сут, максимальная доза – 120 мг).
Для лечения автономной нейропатии ЖКТ используются:
Для лечения автономной нейропатии сердечно-сосудистой системы (тахикардии покоя) применяются кардиоселективные β-блокаторы, блокаторы кальциевых каналов (например, верапамил, Дилтиазем Ланнахер).
Для лечения эректильной дисфункции применяются ингибиторы фосфодиэстеразы 5-го типа (если нет противопоказаний), интракавернозное введение алпростадила, протезирование, психологическое консультирование.
Для общей профилактики гиповитаминоза и осложнений больным СД назначаются поливитаминные препараты. В этом случае также эффективно назначение витминов группы В в терапевтических дозировках (Нейромультивит).
Это одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Кажется, что болит абсолютно всё, от ушей до пяток, настолько поражены все мелкие нервные окончания. Как облегчить жизнь больному и возможно ли избавиться от боли?
.jpg)
Симптомы и причины «нервной» болезни
Причины этого заболевания различны, а вот симптомы полинейропатии всегда очень схожи, независимо от того, что именно вызвало болезнь. Это слабость мышц верхних и нижних конечностей; снижение чувствительности (вплоть до полного её исчезновения), а позже отсутствие рефлексов; появление необъяснимых сильных болей; отёки ног и рук; дрожание пальцев; потливость, не зависящая от температуры и физических усилий; нарушение дыхания, одышка, усиленное сердцебиение; головокружения, сложности с равновесием, нарушение координации и медленное заживление ран.
Удивительно – иногда болезнь развивается на протяжении нескольких лет, но может возникнуть и внезапно, буквально за недели. При этом полинейропатия диагностируется примерно у 2,5% людей, среди пожилых этот показатель выше – около 8%.
Нейропатия может возникнуть при сахарном диабете, это одна из самых распространённых причин. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные процессы в оболочке нервных волокон. При сахарном диабете от полинейропатии, как правило, страдают именно нижние конечности. Критический дефицит витаминов группы В, жизненно необходимых для работы нервной системы, также часто приводит к полинейропатии. Провоцирует её и воздействие токсинов, интоксикации при инфекционных заболеваниях, дифтерите, ВИЧ, герпесе. При отравлении угарным газом, мышьяком полинейропатия может проявиться очень быстро, а при инфекциях и алкоголизме характерно медленное развитие болезни. Повреждения нервных волокон при травмах или операциях также могут её вызвать. Это сдавливание нервов, характерное для заболеваний позвоночника, как остеохондроз и грыжа межпозвоночных дисков; синдром Гийена – Барре – аутоиммунное заболевание, развивающееся после инфекционных болезней, и (куда от него денешься?) наследственный фактор.
Сама не пройдёт
Полинейропатия очень опасна, поскольку не проходит сама собой, и, если позволить ей развиваться, последствия будут тяжёлыми. Мышечная слабость быстро приводит к снижению тонуса мускулатуры и атрофии мышц. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это смертельно опасно.
Прогрессирующая болезнь доставляет пациенту много неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя, а это приводит к тревожности и депрессиям.
При этом диагностика крайне затруднена, поставить диагноз только на основании жалоб невозможно: для этого требуется множество исследований. При подозрении на полинейропатию нужно сделать общий анализ крови, пройти электронейромиографию, которая покажет, как сигнал передаётся по нервам.
Больному предстоит длительное комплексное лечение, так как при полинейропатии разрушается нервное волокно, а на его восстановление требуется время.
Лечить с «истоков»
Лечение начинается с воздействия на основное заболевание или со стабилизации состояния. При диабете усилия направляются на понижение уровня глюкозы, при инфекционной разновидности – на борьбу с инфекцией, при дефиците витаминов группы В его нехватку необходимо восполнить, поэтому в лечении полинейропатии применяется витаминотерапия. Хороший результат дают препараты, улучшающие микроциркуляцию и питание нервных волокон. В лечении используются также электрофорез.
Предотвратить развитие полинейропатии нельзя, но свести риск к минимуму возможно. Любые медикаменты стоит принимать только по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотёк. Диета, богатая витаминами, физическая активность, отказ от алкоголя – эти меры также могут снизить опасность развития полинейропатии.
Никогда не расслабляться
Если лечение прошло успешно и нервные волокна восстановились, расслабляться рано – необходим курс восстановительной терапии. Чтобы восстановить подвижность мышц, требуются усилия сразу нескольких специалистов.
При реабилитации показан лечебный массаж, который улучшает кровоснабжение, возвращает мышцам эластичность и ускоряет обменные процессы.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента и может включать в себя витаминотерапию, работу с психологом, диетотерапию и другие методы. Лечение же полинейропатии нужно начинать немедленно, при появлении первых симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность.
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание?
Что такое полинейропатия и какие симптомы ей сопутствуют
С греческого языка название этой болезни переводится как «болезнь многих нервов», и это очень точно передает ее суть. При полинейропатии поражаются практически все мелкие периферические нервы. Причины заболевания различны, но симптомы у полинейропатии всегда очень схожие, вне зависимости от того, что именно вызвало болезнь:
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- слабость черепной мускулатуры, включая жевательную голосовую и ротоглоточную мускулатуру;
- слабость дыхательной мускулатуры (тахикардия, затрудненное дыхание);
- нарушения пищеварения и запоры;
- нарушения мочеиспускания и эрекции;
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- бледность и потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- плохая переносимость жары и холода;
- головокружения, сложности с равновесием, нарушение координации, особенно с закрытыми глазами;
- медленное заживание ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Распространенность заболеваний периферической нервной системы особенно высока у пожилых людей. У пациентов до 55 лет они составляют от 3,3% до 8%, а в более старшей возрастной группе (60–74 года) достигают 22%. Подавляющее большинство пациентов страдает полинейропатией (ПНП), а именно — диабетической формой заболевания.
Причины заболевания
К нейропатии могут привести:
- сахарный диабет. Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В. Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к ПНП;
- воздействие токсинов, которое приводит к различным видам полинейропатии: на фоне химиотерапии, при отравлении (в том числе тяжелыми металлами) возникает токсическая ПНП; при злоупотреблении алкоголем — алкогольная ПНП; в случае избыточного приема лекарственных препаратов развивается медикаментозная форма ПНП;
- полиневропатии на фоне инфекции. ВИЧ, боррелии, лепра могут вызывать тяжелое поражение периферической и центральной нервной системы;
- тяжелые продолжительные операции и длительное (более двух недель) пребывание пациента в реанимации (в том числе и после тяжелых травм) может привести к полинейропатии критических состояний;
- дизиммунные полиневропатии. Данный вид невропатии развивается из-за неправильной работы иммунной системы — последствием этих нарушений становится воспалительный процесс в нервных волокнах. К таким заболеваниям относятся синдром Гийена — Барре (острая воспалительная полиневропатия), хроническая воспалительная демиелинизирующая полиневропатия;
- наследственный фактор также является частой причиной возникновения ПНП.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности. Проявиться она может на любом сроке. Считается, что причиной ПНП беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Также стоит упомянуть идиопатические полинейропатии, то есть, заболевания без установленной причины.
Виды полинейропатии
В зависимости от вовлечения тех или иных нервных волокон ПНП подразделяются на:
- сенсорные. Проявляется в основном расстройствами чувствительности в пораженных конечностях — онемением, чувством покалывания или «мурашек», жжением, жгучими стреляющими болями, зябкостью (наследственная сенсорно-вегетативная невропатия);
- моторные. Проявляется слабостью мышц, вплоть до полной невозможности двинуть рукой или ногой. Это быстро приводит к мышечной атрофии (острая моторная демиелинизирующая полирадикулоневропатия, мультифокальная моторная невропатия, порфирийная ПНП);
- моторно-сенсорные с преобладанием двигательных нарушений (острая и хроническая воспалительная демиелинизирующая полирадикулоневропатия; наследственная моторно-сенсорная невропатия Шарко — Мари);
- сенсорно-моторные с преобладанием сенсорного компонента (диабетическая, алкогольная, амилоидная, ПНП на фоне дефицита витамина В1 или В12, уремическая ПНП, ПНП при саркоидозе).
Как правило, по мере прогрессирования заболевания в патологический процесс вовлекаются все типы нервных волокон. Например, при диабетической ПНП пациент может жаловаться на невропатические боли и в то же время на значительное снижение глубокой и вибрационной чувствительности в ногах, что приводит к частым падениям.
Последствия патологии
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц, что чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку болевые ощущения и массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя самостоятельно, появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям.
Диагностика полинейропатии
Постановка диагноза может быть затруднена, так как симптомы заболевания соответствуют множеству других болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Для начала необходимо проконсультироваться с неврологом: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию, в редких случаях требуется биопсия нерва.
Основным инструментальным диагностическим методом исследования при ПНП является электронейромиография (ЭНМГ), которая позволяет выявить поражения периферических нервов, провести дифференциальный диагноз с другими неврологическими заболеваниями и определить прогноз заболевания по степени выраженности поражения. В дальнейшем ЭНМГ позволяет отслеживать динамику изменений в периферических нервах на фоне проводимого лечения.
Следующим этапом диагностического поиска являются лабораторные методы исследования, а именно скрининговые лабораторные тесты. В некоторых случаях возникает необходимость в консультации у эндокринолога, а также в генетических или иммунологических исследованиях.
Больному с диагнозом «полинейропатия» следует подготовиться к довольно продолжительному комплексному лечению, которое строится по следующим принципам:
- этиологическое лечение, направленное на устранение или уменьшение действия повреждающего фактора;
- патогенетическое лечение, исходя из механизмов повреждения периферических нервов;
- симптоматическое (коррекция вегетативных расстройств, купирование невропатического болевого синдрома).
Лечение той или иной формы ПНП осуществляется специалистом-неврологом, привлекающим при необходимости врачей смежных профилей. В некоторых случаях своевременное и адекватное лечение может вернуть пациенту достойное качество жизни, обеспечив практически полное восстановление всех его функций. Если же полное восстановление невозможно, адекватное лечение способно заметно облегчить состояние больного.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать исключительно по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Реабилитация
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. Необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
Выбираем клинику для лечения полинейропатии
Куда можно обратиться в целях проведения комплексного обследования и лечения полинейропатии? На этот вопрос отвечает врач-невролог, нейрофизиолог Европейского медицинского центра (г. Москва) Андрей Маслак:
«Обследование пациента с полинейропатическим синдромом является одной из самых сложных задач, возникающих перед врачом-неврологом. Проблема заключается не в том, чтобы поставить диагноз ПНП, определив характерные клинические симптомы. Для определения тактики лечения гораздо важнее выявить этиологические факторы, которые привели к повреждению периферических нервов, и в этом заключается основная сложность.
Много лет работая в Клинике неврологии Европейского медицинского центра, я часто сталкиваюсь с ситуациями, когда к нам на прием приходят пациенты с диагнозом «полинейропатия неясного генеза». При таком диагнозе назначить правильное и эффективное лечение, к сожалению, невозможно. Чтобы понять, с чем именно приходится иметь дело, необходимо выполнить определенные нейрофизиологические исследования.
Возможности нашей клиники позволяют предложить полный спектр диагностических процедур, среди которых:
- Стимуляционная электронейромиография. Исследуются нервы верхних и нижних конечностей, лицевой, тройничный, диафрагмальный нервы. С помощью специального электрода возможно исследование полового нерва.
- Игольчатая электромиография скелетной мускулатуры. Исследование включает в себя мышцы головы (лицевая, жевательная мускулатура), мышцы верхних и нижних конечностей, паравертебральную мускулатуру (мышцы позвоночника). Возможно исследование (в том числе исследование голосовых мышц, которое проводится совместно с врачом-фониатром).
- Одноволоконная игольчатая электромиография (джиттер). Исследование проводится в первую очередь при подозрении на нарушение нервно-мышечной передачи (миастения Гравис).
- Транскраниальная магнитная стимуляция.
- Регистрация вызванных потенциалов коры головного мозга одной модальности (зрительные, когнитивные, акустические столовые).
- Ультразвуковое исследование периферической нервной системы, включая нервы верхних и нижних конечностей, пучки и стволы плечевого сплетения.
- Магнитно-резонансная томография мягких тканей (отдельных нервов и сплетений).
В случае необходимости мы можем выполнить процедуру электронейромиографии в условиях реанимации. Также проводим стимуляционную и игольчатую электромиографию у детей, выполняя обследование с учетом возрастных особенностей психики маленьких пациентов.
В клинике работает современная диагностическая лаборатория, которая обеспечивает проведение необходимых анализов крови, спинномозговой жидкости и других биологических сред в оптимальные сроки. При необходимости наши специалисты выполняют расширенные генетические исследования.
В работе Клиники неврологии и нейрохирургии мы практикуем мультидисциплинарный подход, который, как показывает практика, дает высокие результаты. С каждым пациентом работает слаженная команда профессионалов: невролог, эндокринолог, нутрициолог, отоларинголог, генетик, радиолог, терапевт.
Наши врачи являются специалистами высочайшей квалификации, многие из них имеют опыт работы в ведущих клиниках Западной Европы, США, Израиля и России.
Клиника ЕСМ на улице Щепкина аккредитована по строгим стандартам системы JCI и соответствует высоким международным требованиям. Мы обеспечиваем сервис высочайшего уровня и оказываем медицинскую помощь в соответствии с европейскими и американскими протоколами».
P. S. Подробную информацию обо всех услугах по проведению диагностики и лечения полинейропатии можно получить на сайте Европейского медицинского центра (EMC). Здесь же можно записаться на прием к одному из специалистов.
* АО «Европейский Медицинский Центр» осуществляет медицинскую деятельность на основании лицензии ЛО-77-01-019107, выданной Департаментом здравоохранения города Москвы 15 ноября 2019 года.
** Аккредитация Объединенной международной комиссии (Joint Commission International), полученная Европейским медицинским центром (госпиталь на ул. Щепкина, 35), распространяется на период с 7 апреля 2018 года по 6 апреля 2021 года.